Cancer du col de l’utérus : le dépistage sauve des vies, mais la fiabilité des résultats dépend autant de la technique en laboratoire que de la préparation avant le rendez-vous. Les frottis cervicaux et le test HPV reposent sur un prélèvement cytologique de qualité et sur une interprétation rigoureuse. Pourtant, des erreurs simples — utilisation de crèmes vaginales, rapports sexuels non espacés, prise du test pendant les règles — peuvent entraîner des comptes-rendus inexploités ou des faux négatifs. Des familles racontent la frustration d’un diagnostic retardé alors que des précautions auraient évité une reprise de l’examen.
Cet article décrypte trois erreurs courantes qui compromettent la fiabilité des frottis, explique pourquoi elles altèrent l’analyse et propose des solutions pratiques, adaptées à un quotidien contraint par le travail, la charge mentale et la vie de famille. Chaque section apporte des exemples concrets, des repères temporels et des conseils de communication avec les équipes de santé. L’objectif est d’aider à transformer un rendez-vous médical en un geste de prévention véritablement efficace, sans jugement et avec une information claire.
- 🔎 Comprendre pourquoi le prélèvement compte pour un diagnostic précoce
- 🚫 Éviter les produits vaginaux et soins locaux 48 heures à 1 mois avant le frottis
- ⏳ Respecter un délai de 24–48 heures après un rapport sexuel ou l’utilisation de tampons
- 📅 Planifier le test en dehors des règles et en l’absence d’infection vaginale
- 🧪 Connaître la différence entre frottis cervical et test HPV pour mieux suivre son dépistage
Frottis cervical et fiabilité : pourquoi le prélèvement compte pour le dépistage du Cancer du col de l’utérus
Le frottis cervical est une méthode de dépistage destinée à repérer des anomalies cellulaires au niveau du col de l’utérus avant qu’elles n’évoluent vers un cancer. Le principe est simple : un prélèvement cytologique collecte des cellules de la zone de jonction entre le col et le vagin. Ces cellules sont ensuite préparées et examinées en laboratoire pour détecter des signes de transformation.
La qualité du prélèvement conditionne directement la fiabilité des résultats. Si l’échantillon est contaminé, insuffisant ou altéré, le laboratoire risque d’émettre un compte-rendu « non exploitable » ou, pire, de passer à côté d’altérations précoces. Les professionnels évoquent parfois des « frottis insuffisants » : cela signifie qu’il n’y a pas assez de cellules représentatives pour interpréter correctement la cytologie.
Pour comprendre l’enjeu, il suffit d’imaginer le cas de Sophie, une mère de deux enfants, qui a reçu un frottis déclaré « normal » puis, deux ans plus tard, un diagnostic tardif a mis en lumière des lésions évoluées. L’analyse rétrospective a montré que son premier prélèvement était partiellement lavé par une toilette intime et contaminé par un gel lubrifiant. Cette histoire illustre combien des gestes anodins peuvent compromettre le dépistage.
Du point de vue technique, le prélèvement cytologique nécessite un contact direct entre l’appareil de prélèvement (spatule ou brosse) et la muqueuse cervicale. Si la zone est recouverte de sang, de lubrifiants ou de résidus médicamenteux, l’observation au microscope devient difficile. Par ailleurs, la sensibilité du frottis varie selon la qualité du prélèvement : un prélèvement bien réalisé augmente les chances de détecter des anomalies microscopiques.
Au laboratoire, la préparation de la lame et la colorisation des cellules (techniques de cytologie) exigent un échantillon propre. Les techniciens doivent pouvoir distinguer les cellules normales des cellules dysplasiques ; des contaminants modifient les repères chromatiques et cytoplasmiques, rendant l’interprétation plus incertaine. D’où l’importance d’un prélèvement réalisé dans des conditions optimales, et d’une communication claire entre la patiente et le praticien.
Enfin, dans le paysage actuel du dépistage organisé, le test HPV est de plus en plus utilisé pour les femmes de plus de 30 ans. Ce test recherche l’ADN du papillomavirus humain, principal responsable des lésions précancéreuses. Le prélèvement reste le même, et les mêmes règles de préparation s’appliquent : si le prélèvement est altéré, la recherche d’ADN viral peut être compromise ou donner des résultats difficiles à interpréter. C’est pourquoi la chaîne entière — préparation à domicile, prélèvement au cabinet, traitement en laboratoire — doit être maîtrisée pour garantir un diagnostic précoce.
Insight clé : un prélèvement de qualité est la première étape indispensable pour transformer le frottis cervical en véritable outil de prévention du cancer du col de l’utérus.
Erreur 1 — Produits vaginaux, crèmes et ovules : pourquoi ils faussent les résultats du frottis cervical
Les produits locaux courants — crèmes antifongiques, ovules, spermicides, lubrifiants, et parfois même des gels à base d’eau — peuvent altérer la composition de l’échantillon prélevé. Ces substances forment un film ou modifient la viscosité des sécrétions, rendant le prélèvement moins représentatif des cellules de la muqueuse. Les laboratoires signalent régulièrement des lames difficiles à lire pour cette raison.
Il faut distinguer deux situations : l’utilisation ponctuelle (par exemple un ovule la semaine précédant l’examen) et des traitements locaux prolongés. Pour une application récente, l’effet contaminant est immédiat. Pour un traitement prolongé — antibiotique ou antifongique local — des recommandations prudentes invitent à attendre un délai d’environ un mois après la fin de la thérapie pour réaliser le frottis. Cela permet à la muqueuse de retrouver un état de repos et une flore plus équilibrée.
Concrètement, une patiente qui applique un ovule la veille du rendez-vous risque d’obtenir un prélèvement non exploitable. Le laboratoire peut alors demander un nouveau rendez-vous, retardant le diagnostic et générant une anxiété inutile. Dans la pratique quotidienne, ce délai supplémentaire coûte du temps et d’énergie aux familles déjà très occupées.
Des exemples concrets permettent d’illustrer : une femme en traitement local pour une mycose chronique a effectué un frottis trois jours après la fin du traitement. Le frottis a été jugé “ininterprétable” et il a fallu recommencer après un mois. Ce délai a entraîné une inquiétude évitable, si l’information sur le délai conseillé avait été donnée avant le prélèvement.
Pour éviter cette erreur, il est utile de mettre en place une petite check-list pré-rendez-vous : 1) arrêter les crèmes et ovules au moins 48 heures avant le frottis pour les produits non médicamenteux ; 2) en cas de traitement local prolongé, parler au médecin pour définir un délai adapté (souvent 4 semaines) ; 3) mentionner systématiquement tout traitement local au moment du rendez-vous. Ces gestes simples augmentent la probabilité d’un prélèvement utilisable dès la première tentative.
Du point de vue de la communication, les professionnelles de santé peuvent mieux informer en amont par SMS ou courrier de préparation. Pour les familles sous forte contrainte d’emploi du temps, un rappel clair réduira le risque de déplacement inutile. De plus, il est important que les professionnels signifient la différence entre toilette externe (savon doux) et toilette interne (douche vaginale) : cette dernière est explicitement déconseillée car elle lessive la muqueuse et élimine les cellules à analyser.
Insight clé : éviter l’usage de crèmes et ovules avant le frottis permet d’optimiser la lecture cytologique et d’éviter des retards inutiles dans le dépistage.
Erreur 2 — Relations sexuelles et tampons : respectez le délai de 24 à 48 heures pour préserver la fiabilité des résultats
Les rapports sexuels et l’utilisation de tampons peuvent modifier l’environnement du col utérin et la composition des sécrétions. Les résidus de sperme, de gel ou d’autres sécrétions forment un fond liquide qui masque les cellules du col et rend l’observation cytologique plus difficile. Pour cette raison, la recommandation générale est d’éviter tout rapport sexuel et l’usage de tampons pendant au moins 24 à 48 heures avant le prélèvement.
La logique est simple : la présence de substances étrangères dilue le prélèvement et peut conduire à un faux négatif si les cellules anormales sont masquées. Même sans pénétration, certains contacts génitaux peuvent suffire à déposer des traces de fluides à la surface du col, d’où la prudence. Pour les personnes ayant des rendez-vous matinaux, il est conseillé d’éviter les relations la veille au soir.
En pratique, ce délai peut poser question pour les couples. Il est utile d’en parler en amont et de prévoir le rendez-vous à un moment qui ménage la vie intime et familiale. Dans le cas de personnes actives sexuellement ou vivant en couple avec des enfants, la planification devient une question d’organisation ; quelques jours d’anticipation suffisent souvent pour éviter un frottis à recommencer.
Un autre aspect concerne l’usage des tampons. Les tampons laissent parfois des fibres et modifient l’état de la muqueuse. Leur retrait la veille du frottis réduit le risque de contamination. Pour les femmes en période proche des règles, il est préférable d’attendre la fin des menstruations pour planifier le prélèvement. De même, les coupes menstruelles peuvent, dans certains cas, avoir un impact similaire et il faut donc les éviter dans les 48 heures avant le test.
Voici une check-list pratique à partager en famille : 1) pas de rapport sexuel 48 heures avant le rendez-vous ; 2) pas de tampons ni de cup pendant 48 heures ; 3) éviter tout gel intime ou lubrifiant sur la zone avant le prélèvement ; 4) signaler tout événement particulier (saignement inhabituel, douleur) au praticien. Ce type d’information, transmis sous forme de rappel, limite les annulés de dernière minute et protège la qualité des examens.
Enfin, il est important de rappeler que ces précautions ne sont pas des restrictions morales mais des règles scientifiques visant la prévention du cancer. En expliquant la raison médicale de ces délais — éviter la dilution et la contamination du prélèvement — les soignants peuvent réduire le sentiment d’intrusion et favoriser l’adhésion au dépistage.
Insight clé : respecter un délai de 24–48 heures sans rapports ni tampons avant le frottis maximise les chances d’un prélèvement interprétable et d’un diagnostic précoce fiable.
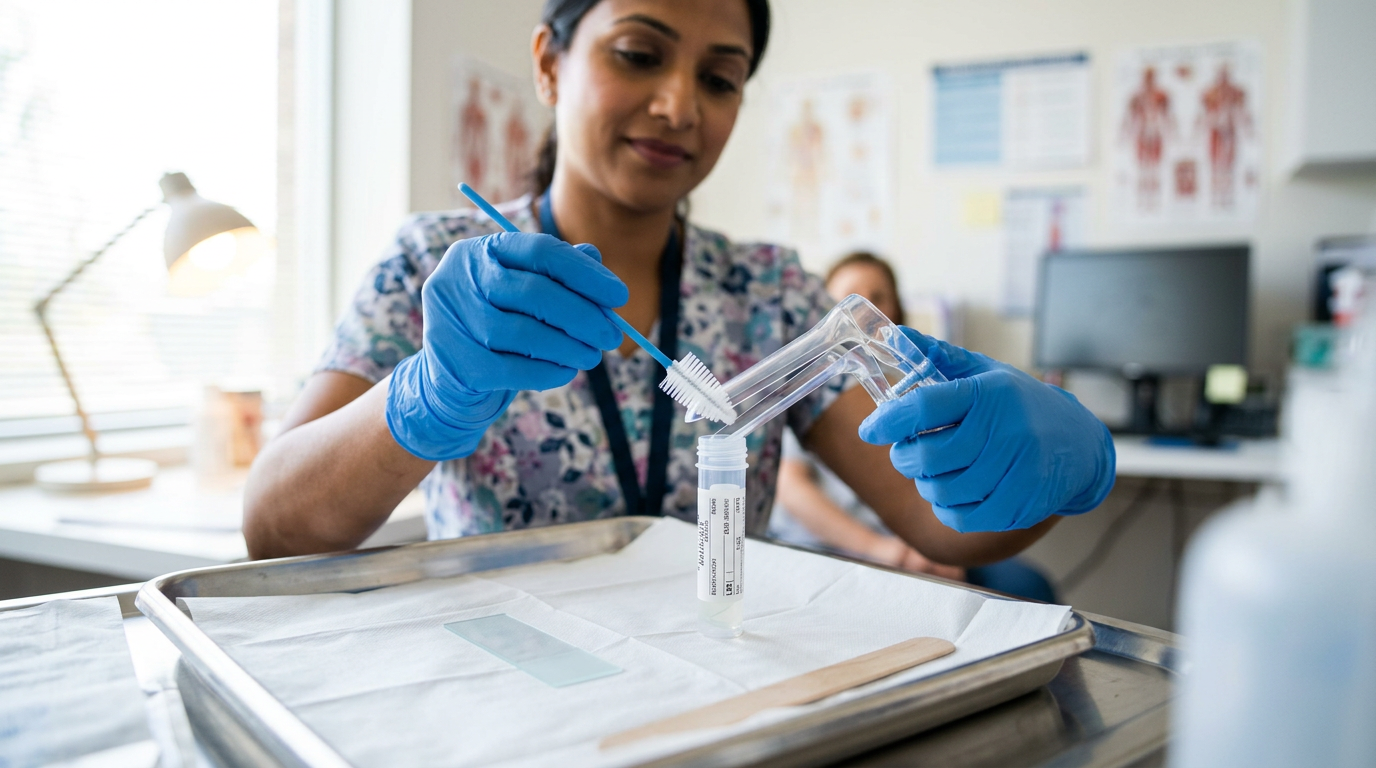
Erreur 3 — Timing avec les règles et infections : planifier le frottis pour une interprétation optimale
Le sang menstruel et les infections vaginales constituent deux causes fréquentes d’altération du frottis. Le sang masque les cellules et modifie les colorations utilisées en cytologie, ce qui complique l’identification des anomalies. De même, une infection active — mycose, vaginose ou autre — modifie la flore et l’aspect des sécrétions, et peut rendre le prélèvement moins représentatif.
La règle pratique est d’éviter de réaliser un frottis pendant les règles. Le moment optimal se situe souvent au milieu du cycle, lorsque la muqueuse est au repos et que les sécrétions sont moins influencées par le flux menstruel. Lorsque les règles sont irrégulières, il est préférable d’en parler au professionnel qui proposera la meilleure fenêtre de prélèvement.
En cas d’infection symptomatique (démangeaisons, pertes malodorantes, douleurs), il est recommandé de consulter avant le frottis. La situation clinique peut nécessiter un traitement préalable ou un report du prélèvement. Les laboratoires conseillent souvent d’attendre la résolution de l’infection et un délai d’un mois après un traitement local important. Cette précaution vise à présenter une muqueuse au repos pour une meilleure interprétation des résultats.
À l’échelle du dépistage organisé, ces modalités ont une conséquence pratique pour les programmes de santé publique. En 2026, le recours au test HPV comme test principal chez les femmes de plus de 30 ans est désormais généralisé dans de nombreux pays, avec un intervalle recommandé tous les cinq ans après deux tests normaux. Cependant, l’efficacité de cette stratégie dépend toujours d’un prélèvement de qualité : menstruations et infections restent des obstacles à un dépistage fiable.
Exemple concret : une femme ayant des règles abondantes a tenté un frottis, lequel a été jugé « équivoque » à cause d’un excès de sang. Un second prélèvement a été nécessaire après la fin du cycle, retardant le suivi et provoquant une inquiétude évitable si le report avait été planifié dès l’origine. Ce type de situation illustre l’importance d’un dialogue anticipé entre la patiente et l’équipe soignante.
Pour planifier correctement, voici une démarche simple : 1) choisir une date hors menstruation ; 2) en cas d’infection, consulter pour décider d’un report et d’un traitement si nécessaire ; 3) informer l’équipe médicale de tout épisode hémorragique inhabituel ou persistent. Ces étapes sont compatibles avec un agenda familial chargé et permettent de limiter les déplacements répétés.
Insight clé : planifier le prélèvement en dehors des règles et après résolution d’éventuelles infections préserve la qualité du frottis cervical et favorise une interprétation fiable des résultats.
Erreurs de laboratoire et interprétation des résultats : comprendre les limites et agir
Même avec un prélèvement optimal, des erreurs de laboratoire ou des difficultés d’interprétation peuvent survenir. Les comptes-rendus peuvent indiquer un frottis « non satisfaisant » ou « ASC-US » (cellules atypiques de signification indéterminée), termes qui nécessitent généralement des examens complémentaires. Ces situations ne sont pas synonymes d’échec mais signalent la nécessité d’un suivi adapté.
Les causes d’erreur de laboratoire incluent un échantillon insuffisant, une mauvaise fixation des cellules, des artefacts de préparation et parfois des erreurs humaines dans l’interprétation. Pour limiter ces risques, les laboratoires appliquent des procédures de contrôle qualité, des doubles lectures et, pour certains cas, des revues par des cytologistes expérimentés. Le recours au test HPV en parallèle ou en seconde intention améliore la sensibilité globale du dépistage.
En cas de frottis anormal ou équivoque, la conduite dépend du résultat : renforcement du suivi (répéter le frottis à 6 et 12 mois), réalisation d’un test HPV, ou orientation vers une colposcopie (examen visuel du col sous microscope). Il est important de distinguer information et diagnostic : un résultat anormal appelle des examens complémentaires, pas une conclusion définitive sur la présence d’un cancer.
| 🔬 Situation | 🧾 Signification | ✅ Action recommandée |
|---|---|---|
| 📉 Frottis non satisfaisant | Échantillon insuffisant ou contaminé | Refaire le prélèvement dans de bonnes conditions |
| ⚠️ ASC-US | Cellules atypiques de signification indéterminée | Test HPV ou contrôle rapproché (6–12 mois) |
| 🔎 Anomalie modérée | Lésions potentiellement précancéreuses | Colposcopie et biopsie éventuelle |
Communiquer avec clarté à la patiente est essentiel. Les comptes-rendus techniques doivent être accompagnés d’explications compréhensibles, d’indications sur la suite et de recommandations temporelles. Pour les parents sous forte charge mentale, un schéma simple de suivi (dates, examens, interlocuteurs) réduit l’angoisse et facilite l’adhésion aux recommandations.
Si un résultat semble contradictoire avec le contexte clinique, il est légitime de demander une deuxième lecture ou un test HPV complémentaire. Les recours existent et le dialogue avec le médecin permet souvent de clarifier la situation. Dans tous les cas, il est important d’encourager la consultation d’un professionnel de santé pour décider de la marche à suivre.
Insight clé : connaître les limites des analyses en laboratoire permet de mieux comprendre les résultats et d’agir rapidement et sereinement en cas d’anomalie.
Prévention du cancer du col de l’utérus : vaccination, dépistage organisé et suivi adapté
La prévention du cancer du col de l’utérus combine vaccination contre le papillomavirus humain, suivi régulier par frottis cervical ou test HPV, et information. La vaccination, recommandée avant l’exposition au virus, réduit fortement le risque d’infections persistantes par les types de HPV les plus oncogènes. Pour les personnes déjà actives sexuellement, la vaccination peut encore offrir une protection partielle selon l’âge et l’historique.
Le dépistage organisé vise à toucher les personnes qui ne consultent pas régulièrement. En France et dans de nombreux pays, des programmes envoient des invitations et assurent un suivi des résultats. En 2026, les orientations privilégient le test HPV comme test primaire chez les femmes de 30 à 65 ans, avec un intervalle recommandé tous les cinq ans après deux tests normaux consécutifs. Toutefois, pour les jeunes femmes (25–29 ans), le frottis cytologique reste la méthode la plus utilisée.
Concrètement, une stratégie de prévention efficace associe : 1) la vaccination systématique dans les âges ciblés ; 2) un rappel régulier pour le dépistage ; 3) une bonne préparation au prélèvement pour garantir la fiabilité des résultats. Pour les familles, cela signifie intégrer ces rendez-vous dans le calendrier médical, comme pour les vaccins pédiatriques, afin d’éviter les oublis.
Des initiatives locales combinant sensibilisation et facilitation d’accès (cliniques sans rendez-vous, créneaux tardifs) ont montré des progrès en matière de participation au dépistage. Les professionnels peuvent proposer des créneaux adaptés aux parents, des rappels par SMS et des supports d’information clairs pour surmonter les barrières psychologiques et logistiques.
Un cas concret : une école a organisé une information parentale sur le HPV et le dépistage, suivie d’un partenariat avec une clinique locale pour faciliter les rendez-vous. Le taux de participation a augmenté, illustrant l’impact pratique d’une organisation adaptée aux réalités familiales. La sensibilisation ciblée permet de transformer la prévention en un acte de santé accessible et durable.
Insight clé : la prévention efficace combine vaccination, dépistage régulier et organisation pratique pour intégrer ces gestes dans la vie des familles.
Prélèvement cytologique : checklist pratique pour les rendez-vous quand on est parent pressé
Pour simplifier la préparation au frottis et améliorer la qualité du prélèvement, voici une checklist pragmatique pensée pour les personnes sous pression du quotidien. Chaque point vise à réduire le risque d’un frottis non satisfaisant et à limiter les déplacements répétés.
- 📅 Planifier le rendez-vous en dehors des règles
- 🚫 Ne pas avoir de rapport sexuel 24–48 heures avant
- 🧴 Éviter crèmes, ovules, lubrifiants 48 heures avant
- 🩺 Signaler tout traitement local récent ou infection
- ⏳ En cas de traitement vaginal prolongé, envisager un délai d’un mois après la fin
Avant de partir, il est utile d’avoir avec soi : la carte vitale, la liste des traitements récents, et si possible un rappel écrit des points ci-dessus. Pour les parents, prévoir une personne pour garder les enfants ou choisir un créneau ménagé permet de diminuer le stress associé au rendez-vous. Les cabinets médicaux peuvent aussi proposer des plages horaires adaptées pour limiter l’impact sur l’emploi du temps familial.
Lors du prélèvement, il est parfaitement légitime de demander des explications sur la technique utilisée et sur la suite donnée en cas de résultat anormal. Un dialogue transparent aide à apaiser l’inquiétude et à comprendre que le prélèvement est une étape vers un suivi personnalisé. En cas de résultat équivoque, le professionnel indiquera s’il faut répéter le frottis, réaliser un test HPV ou programmer une colposcopie.
Enfin, pour celles et ceux qui craignent la douleur, il est utile de savoir que le prélèvement est généralement rapide et bien toléré. Expliquer ses craintes au praticien permet souvent d’adapter l’approche et de rendre l’expérience plus sereine. La préparation mentale et la planification pratique font partie intégrante d’un dépistage réussi.
Insight clé : une préparation simple et une communication transparente avec le professionnel réduisent les risques d’erreur et facilitent le dépistage dans un quotidien chargé.
Sensibilisation et communication : comment parler du dépistage du Cancer du col de l’utérus autour de soi
Parler du dépistage au sein de la famille ou entre amis peut aider à déconstruire les idées reçues et à encourager la participation. La sensibilisation doit être bienveillante, axée sur l’information pratique et la prévention, sans jugement. Aborder le sujet en citant des règles concrètes (horaires, délais, préparation) aide à faire passer le message de façon utile.
Pour les couples, expliquer pourquoi il faut respecter les délais après un rapport ou éviter certains produits aide à obtenir du soutien pour la planification du rendez-vous. Dans les communautés où la culture rend le sujet délicat, s’appuyer sur des médiateurs de santé ou des groupes de parole adaptés améliore l’acceptation. Les ressources locales (centres de santé, associations) peuvent proposer des supports traduits ou culturellement adaptés.
Un bon point de départ est d’évoquer la prévention comme un geste protecteur pour la santé à long terme, au même titre que la vaccination ou les bilans pédiatriques. Raconter des expériences de manière factuelle — par exemple qu’un frottis mal préparé a nécessité un nouveau rendez-vous — permet de partager une leçon sans stigmatiser. Ce fil conducteur, illustré par le parcours fictif de Sophie, rend l’information concrète et accessible.
Les outils numériques (rappels par SMS, vidéos explicatives, FAQ simples) jouent un rôle croissant pour toucher les personnes occupées. Proposer des ressources validées par des autorités sanitaires et accessibles en langage clair renforce la confiance. En 2026, ces outils sont souvent intégrés aux programmes de dépistage organisés pour améliorer l’adhésion et la qualité du suivi.
Insight clé : une communication claire, bienveillante et ancrée dans des conseils pratiques facilite la sensibilisation et la participation au dépistage du cancer du col de l’utérus.
Quels produits dois-je éviter avant un frottis cervical ?
Il est conseillé d’éviter crèmes, ovules, lubrifiants, spermicides et douches vaginales 48 heures avant le prélèvement. En cas de traitement local prolongé, attendre environ un mois après la fin du traitement. Consultez votre professionnel de santé si incertitude.
Que faire si le frottis est non satisfaisant ?
Un frottis non satisfaisant signifie souvent qu’un nouveau prélèvement est nécessaire. Le professionnel proposera de répéter le frottis en respectant les règles de préparation, ou d’effectuer un test HPV selon l’âge et le contexte. Contactez votre médecin pour organiser le suivi.
Le test HPV remplace-t-il le frottis ?
Chez les personnes de plus de 30 ans, le test HPV est de plus en plus utilisé comme test principal de dépistage. Il recherche l’ADN du papillomavirus. Le prélèvement est similaire et les mêmes précautions s’appliquent. Discutez avec votre praticien pour connaître la stratégie adaptée à votre situation.
