Douleurs au talon : causes, symptômes et traitements efficaces
Une douleur au talon peut transformer des gestes quotidiens en épreuve : se lever le matin, courir après un enfant, ou simplement marcher jusqu’à l’école. Cet article explore de façon pratique et factuelle l’anatomie du talon, les causes les plus fréquentes — comme la fasciite plantaire ou l’éperon calcanéen —, les signes à repérer et les options de prise en charge validées par les spécialistes. L’approche privilégie des solutions applicables au quotidien pour les familles : adaptations de chaussage, exercices ciblés, aménagement des activités et recours coordonné aux professionnels de santé. Les limites des traitements, l’importance du diagnostic clinique et l’accompagnement pendant la rééducation sont expliqués sans jargon inutile. Les conseils tiennent compte des contraintes parentales et proposent des pistes réalistes pour préserver la mobilité tout en protégeant le pied. En cas de douleur persistante ou d’aggravation, il est rappelé qu’une consultation auprès d’un professionnel de santé est nécessaire pour un bilan individualisé.
En bref :
- Symptômes talon : douleur au lever, raideur après repos, sensibilité locale.
- Causes courantes : fasciite plantaire, éperon calcanéen, tendinopathie d’Achille, maladie de Haglund.
- Traitements douleurs talon d’abord conservateurs : repos adapté, rééducation, orthèse plantaire.
- Plus de 80 % des patients s’améliorent avec une prise en charge bien conduite sur plusieurs semaines.
- Consulter un spécialiste si la douleur persiste malgré les mesures conservatrices ou si la mobilité est fortement réduite.
Talalgie : anatomie du talon et mécanismes de la douleur
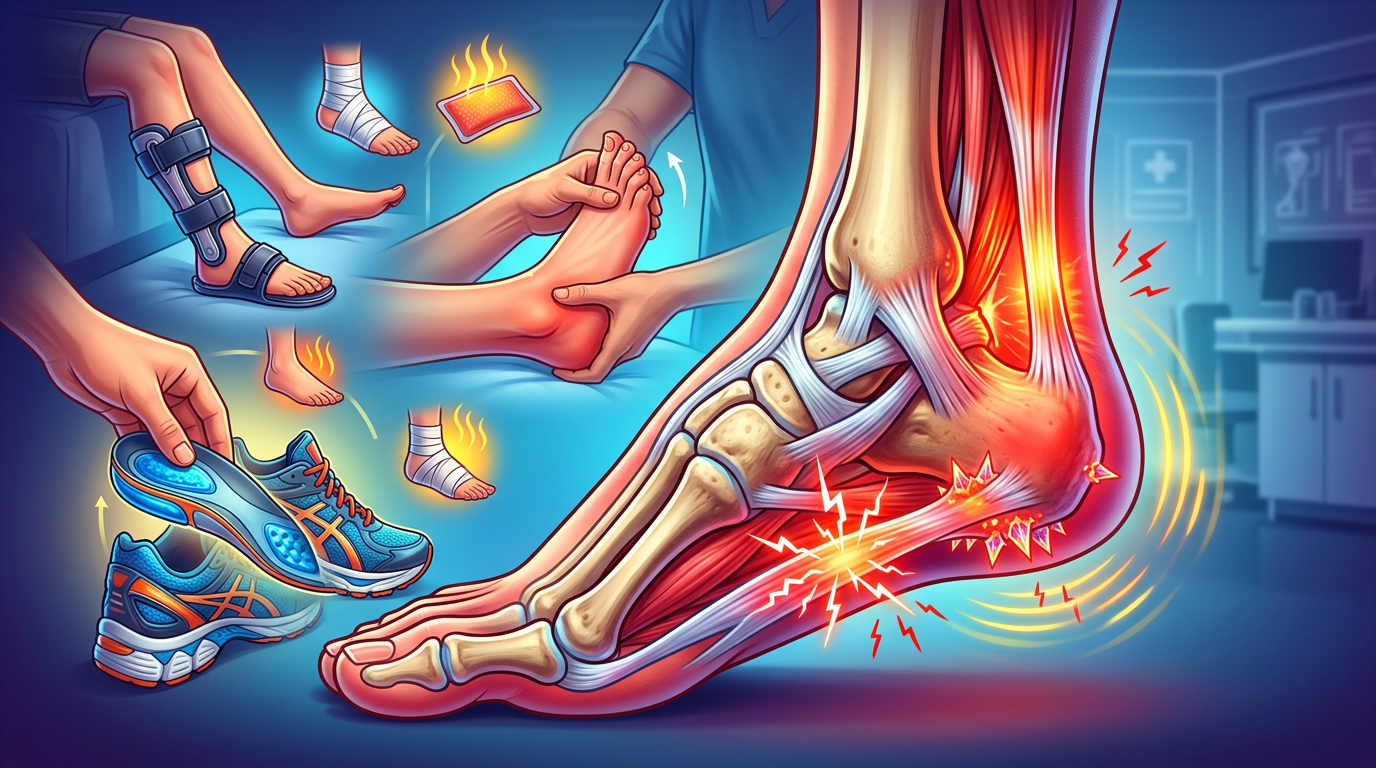
La talalgie, ou douleur au talon, correspond à une douleur localisée au niveau du calcanéum et des structures qui l’entourent. Comprendre l’anatomie est essentiel pour saisir pourquoi certaines activités ou chaussures déclenchent des symptômes et pour adapter des solutions pratiques au quotidien. Le calcanéum, ou os du talon, sert d’ancrage à plusieurs structures : le fascia plantaire (ou aponévrose plantaire), le tendon d’Achille, des bourses séreuses et de nombreux petits muscles intrinsèques du pied. Le fascia plantaire est une nappe fibreuse qui s’étend de la base du talon jusqu’aux orteils et joue un rôle de soutien de la voûte plantaire.
Lorsque le fascia plantaire subit des tensions répétées ou prolongées, des micro-déchirures et une réaction inflammatoire locale peuvent apparaître, provoquant la douleur typique au réveil. Cette douleur matinale évolue souvent en un « dérouillage » mécanique : après quelques pas, la sensation s’atténue grâce à l’échauffement des tissus. Une raideur des chaînes postérieures — mollets et tendon d’Achille — augmente la contrainte sur le fascia et peut aggraver la douleur.
Le tendon d’Achille relie le muscle triceps sural (mollet) au calcanéum. Les pathologies de ce tendon (tendinopathies, rupture partielle, calcifications d’insertion) donnent une douleur postérieure du talon, parfois associée à une gêne lors du chaussage. Une tubérosité calcanéenne proéminente peut provoquer un conflit avec le rebord dorsal d’une chaussure : c’est la maladie de Haglund, plus fréquente chez des personnes dont la morphologie prédispose à cette saillie osseuse.
Autre élément fréquent : l’éperon calcanéen, visible sur une radiographie, est une excroissance osseuse au niveau de l’arrière du calcanéum ou à sa face plantaire. Il est important de comprendre que l’éperon n’est pas systématiquement la cause exclusive de la douleur : il traduit souvent des contraintes mécaniques répétées et une traction chronique sur le fascia. Ainsi, la présence d’une excroissance osseuse sur l’image ne signifie pas automatiquement qu’une intervention chirurgicale est nécessaire.
Du point de vue biomécanique, plusieurs facteurs favorisent la talalgie : un excès de poids, des chaussants inadaptés, un changement brutal d’activité physique, un problème d’axe du pied (pieds plats ou creux), ou une faiblesse des muscles intrinsèques du pied. Chez les parents qui jonglent entre obligations familiales et contraintes de temps, la douleur peut s’installer progressivement avec des signes subtils jusqu’à limiter les déplacements quotidiens.
Un fil conducteur pour ce dossier est l’histoire de Sophie, mère de deux enfants : après plusieurs mois de station debout répétée et de port de chaussures peu amortissantes, une douleur au talon droit est apparue au réveil. La compréhension de l’anatomie a permis d’adapter immédiatement le chaussage, d’introduire des étirements ciblés et de solliciter une évaluation professionnelle. Ce parcours illustre comment des mesures simples peuvent modifier rapidement les contraintes mécaniques et éviter l’aggravation.
En résumé, la talalgie résulte de l’interaction entre structures anatomiques (fascia plantaire, tendon d’Achille, calcanéum), contraintes mécaniques et habitudes de vie. Identifier la source probable oriente les étapes suivantes du diagnostic et du traitement.
Principales causes des douleurs au talon et contextes favorisants
Les causes des douleurs au talon sont multiples et souvent superposées. Classer les situations aide à prioriser les gestes à adopter et à choisir le professionnel le plus adapté. Parmi les causes les plus fréquentes, la fasciite plantaire est en tête : elle résulte d’une tension excessive et répétée du fascia plantaire qui provoque une douleur plantaire mesurée au niveau de la base du talon. Les parents actifs ou les personnes qui reprennent un sport après une pause sont souvent concernés.
L’éperon calcanéen est une excroissance osseuse qui peut être associée à la fasciite. Il apparaît après des tensions répétées et une traction chronique de l’aponévrose. Cependant, il est crucial de rappeler que la présence d’un éperon à l’imagerie n’implique pas forcément que ce soit la source de la douleur ; le contexte clinique prime.
La maladie de Haglund provoque un conflit postérieur : une tubérosité calcanéenne proéminente frotte contre le contrefort rigide d’une chaussure, entraînant une irritation, parfois une bursite. Un changement récent du chaussage (nouveaux modèles plus rigides) chez un parent peut suffire à déclencher des symptômes.
Les affections du tendon d’Achille comprennent des tendinopathies inflammatoires ou dégénératives, des calcifications d’insertion et, plus rarement, des ruptures chroniques partielles. La douleur est plutôt postéro-calcanéenne et peut s’accompagner d’une raideur matinale. Une pathologie d’Achille est souvent liée à une augmentation brutale de la charge d’entraînement, à un déséquilibre musculaire ou à un chaussage inadapté.
D’autres causes moins fréquentes mais importantes à connaître : la bursite (inflammation des bourses séreuses), l’atteinte nerveuse (névrome, neuropathie), les fractures de stress du calcanéum chez les sportifs ou les personnes ayant un changement de charge rapide, et les maladies inflammatoires systémiques qui peuvent se manifester par des douleurs talonnières. Ces dernières nécessitent une évaluation médicale plus large.
Le contexte familial et professionnel joue un rôle : un parent qui passe de longues journées debout, porte des charges lourdes ou combine travail et tâches domestiques aura une exposition mécanique plus élevée. Des exemples concrets aident : un père jardinier qui change d’outils et passe d’un travail assis à beaucoup de station debout peut développer une fasciite en quelques semaines. Une grand-mère qui porte des chaussures trop serrées et remarque une bosse arrière du talon peut se reconnaître dans une maladie de Haglund.
Il existe des prédispositions morphologiques : pieds creux, affaissement de la voûte plantaire, ou rétraction des chaînes postérieures (mollets tendus). Pour comprendre l’implication des mollets, des ressources complémentaires expliquent la relation entre douleurs des mollets et d’autres pathologies du membre inférieur, utile pour situer le problème dans un ensemble fonctionnel : douleurs des mollets : causes et contextes.
Enfin, des affections dermatologiques comme l’hyperkératose plantaire peuvent modifier la biomécanique du pas et contribuer à la douleur ; connaître les causes et les signes cutanés peut orienter la prise en charge locale : informations sur l’hyperkératose des pieds.
En pratique, l’évaluation clinique permet souvent d’identifier la cause la plus probable et d’orienter des mesures adaptées. L’étape suivante consiste à préciser les symptômes et à planifier les examens complémentaires si nécessaire.
Symptômes talon : repères cliniques pour distinguer les causes
Reconnaître les signes associés à la douleur talonnière aide à cibler la probabilité d’une pathologie plutôt qu’une autre. Les descriptions faites par les patients — parents souvent pressés — sont fondamentales : moment de survenue de la douleur, intensité, type de sensation (aiguë, brûlure, tiraillement), localisation précise (plantar, postérieur, médial), et facteurs aggravants ou améliorants.
La fasciite plantaire se manifeste typiquement par une douleur aiguë à la première mise en charge après une période de repos, notamment le matin. La douleur est souvent décrite comme un point très localisé à la base du talon et s’atténue après quelques pas. Les parents évoquent fréquemment cette gêne au réveil : il faut quelques dizaines de pas pour que la douleur diminue.
En cas d’éperon calcanéen, le tableau peut être proche de celui de la fasciite, mais l’imagerie révèle une excroissance osseuse. Le patient peut ne pas percevoir de différence claire : la clé est la continuité des symptômes et le contexte mécanique. Certaines personnes signalent une douleur plus importante lors de la station debout prolongée.
Les tendinopathies d’Achille entraînent plutôt une douleur postérieure au talon, localisée à l’insertion du tendon ou le long du tendon. Les symptômes incluent une raideur matinale, une douleur lors de la montée d’escaliers, et une sensibilité au toucher. La palpation peut révéler un épaississement local. Si des calcifications d’insertion sont présentes, le chaussage peut provoquer un conflit et une douleur augmentée.
La maladie de Haglund s’exprime par un point douloureux derrière le talon, aggravé par des chaussures rigides. L’apparition d’un œdème ou d’une rougeur locale au niveau du contrefort doit alerter. Une bursite pourra s’accompagner d’une douleur plus diffuse et d’un gonflement visible.
Lorsqu’une atteinte nerveuse est en cause, la douleur peut être plus brûlante, avec des sensations de picotement ou d’engourdissement, et parfois une irradiation vers les orteils. Des tests cliniques simples permettent d’évaluer une composante neurologique : sensibilité, réflexes et recherche de radiculopathie si nécessaire.
Quelques signes commandent une consultation urgente : incapacité à marcher, douleur nocturne intense qui ne cède pas au repos, fièvre associée, ou signe d’atteinte neurologique progressive. Dans ces situations, l’orientation vers un professionnel est nécessaire pour éviter des complications.
Pour synthétiser, voici des repères pratiques à demander lors d’un premier échange familial :
- Moment de survenue : douleur au réveil ? douleur après effort ?
- Localisation précise : plantaire, postérieure, médiale ?
- Facteurs déclenchants : chaussures, augmentation d’activité, station debout prolongée ?
- Signes associés : gonflement, rougeur, fourmillements ?
- Impact fonctionnel : difficulté à marcher, à porter un enfant, à monter les escaliers ?
Ces éléments guident le choix des examens complémentaires et des premiers aménagements. Ils constituent la base d’une démarche structurée pour réduire la douleur et restaurer la mobilité.
Diagnostic des talalgies : examens utiles et rôles des professionnels
Le diagnostic repose d’abord sur un examen clinique attentif et une anamnèse précise. L’interrogatoire recueille la chronologie des symptômes, les activités récentes, le type de chaussage et les antécédents (traumatiques ou médicaux). L’examen recherche la sensibilité locale, l’amplitude articulaire, la force musculaire, et les anomalies morphologiques du pied. Le praticien évalue également la posture et l’axe du membre inférieur.
Les examens d’imagerie sont prescrits en fonction des besoins. Des radiographies de face et de profil du pied en charge renseignent sur la morphologie osseuse, la présence d’un éperon calcanéen ou d’autres anomalies osseuses. Elles sont utiles en première intention pour éliminer une fracture de stress ou repérer une ossification importante.
L’échographie est un outil pratique pour analyser l’état du fascia plantaire et du tendon d’Achille. Elle détecte des épaississements, des ruptures partielles, des calcifications et permet une évaluation dynamique. L’IRM est réservée aux cas complexes ou quand une pathologie profonde est suspectée : elle offre une visibilité fine des tendons, des bourses et de l’os médullaire.
Le choix du professionnel dépend du contexte : un médecin généraliste peut orienter et initier un traitement conservateur. Un podologue mesure et propose des semelles ou une orthèse plantaire sur-mesure pour corriger des appuis. Le kinésithérapeute met en œuvre un programme d’étirements et de renforcement. Le chirurgien orthopédiste intervient en cas d’échec des traitements conservateurs ou devant une pathologie spécifique nécessitant un geste.
La coordination entre ces professionnels est souvent la clé d’une prise en charge réussie. Par exemple, une semelle prescrite par un podologue associée à un protocole de kinésithérapie permet de diminuer la douleur et d’améliorer la fonction dans la majorité des cas. Lorsque la douleur persiste malgré des mesures bien conduites, des techniques interventionnelles peuvent être discutées (infiltrations, ondes de choc), sous réserve d’une information complète sur les bénéfices et les risques.
Il est recommandé d’encourager la recherche d’avis spécialisés lorsque la douleur impacte fortement la vie quotidienne ou qu’il existe des signes d’alerte (perte de mobilité, symptômes neurologiques, fièvre). Orienter vers le bon professionnel au bon moment évite des parcours de soins longs et anxiogènes.
En conclusion de cette section, le diagnostic combine l’écoute, l’examen physique et, si nécessaire, des examens ciblés. Cette démarche permet d’orienter rapidement des solutions adaptées et d’éviter des traitements inappropriés.
Traitements douleurs talon : approches conservatrices et interventions proposées
La première ligne de prise en charge des talalgies est conservatrice et vise à diminuer la contrainte mécanique, réduire l’inflammation locale et améliorer la qualité tissulaire. Les recommandations internationales insistent sur une approche progressive : modifications d’activités, repos adapté, orthèses, et kinésithérapie. Les chiffres rapportés montrent qu’avec une prise en charge bien conduite, plus de 80 % des patients s’améliorent.
Le repos talon doit être compris comme un repos relatif : il s’agit d’adapter les appuis et les activités pour réduire la charge plutôt que d’imposer une immobilisation totale, qui peut entraîner d’autres problèmes. Par exemple, limiter la station debout prolongée et favoriser les surfaces souples pour marcher contribue à réduire la tension sur le fascia.
Le chaussage joue un rôle primordial : des chaussures stables, suffisamment amortissantes et adaptées à l’activité sont recommandées. Les semelles et orthèse plantaire peuvent corriger un déséquilibre d’appui et diminuer la pression sur le talon. Des études montrent une réduction significative de la douleur dans 60 à 80 % des cas en particulier pour les atteintes de l’aponévrose plantaire.
La kinésithérapie propose des protocoles structurés : étirements du fascia plantaire et du tendon d’Achille, renforcement des muscles intrinsèques du pied, travail des chaînes postérieures et techniques de mobilisation tissulaire. Un programme mené 6 à 12 semaines apporte souvent une amélioration fonctionnelle notable. Les massages ciblés de l’aponévrose et les auto-massages avec des outils (balle, rouleau) sont faciles à intégrer dans une routine familiale.
Les traitements médicamenteux, comme les anti-inflammatoires ou antalgiques, peuvent compléter la prise en charge à court terme pour soulager la douleur et faciliter la rééducation. Leur utilisation doit rester limitée dans le temps et discutée avec un professionnel en raison des effets secondaires potentiels. Des ressources renseignent sur les risques liés aux médicaments et l’exposition au soleil, utile pour les familles prenant des traitements : informations sur les risques des médicaments au soleil.
Parmi les options non médicamenteuses complémentaires, la thérapie par ondes de choc extracorporelles, le needling et certaines techniques de stimulation tissulaire sont proposées pour des formes chroniques résistantes. Les résultats varient selon les études, mais une proportion significative de patients rapporte une amélioration fonctionnelle. Les infiltrations de corticoïdes peuvent offrir un soulagement transitoire dans certains cas, mais elles sont utilisées avec prudence en raison des risques locaux, notamment pour le fascia plantaire.
Des méthodes complémentaires — acupuncture, hydrothérapie — peuvent aider certaines personnes en tant que soutien du traitement principal, surtout lorsqu’elles permettent une meilleure adhérence aux exercices et une réduction de la douleur sans effets secondaires majeurs. Il est recommandé d’informer le médecin de toute approche alternative employée.
En pratique, le choix d’un plan thérapeutique se fait de façon individualisée, en tenant compte des contraintes familiales, du travail, et du niveau d’activité. Pour Sophie, intégrer deux courtes séances d’étirement le matin et une semelle amortissante dans ses chaussures a suffi à réduire la douleur au quotidien tout en lui permettant de continuer ses tâches familiales. Cette adaptation progressive illustre l’efficacité des mesures conservatrices bien coordonnées.
Insight clé : la majorité des talalgies répondent à une combinaison de corrections mécaniques, rééducation et mesures anti-inflammatoires temporaires ; la personnalisation du plan est essentielle pour la durabilité des résultats.
Interventions invasives et chirurgie : indications, attentes et réhabilitation
La chirurgie n’est envisagée que pour une minorité de patients dont la douleur persiste malgré plusieurs mois de traitement conservateur bien conduit et documenté. La décision opératoire repose sur un bilan spécialisé complet, l’échec des traitements non invasifs et une corrélation claire entre l’anatomie et les symptômes.
Les gestes chirurgicaux varient selon la cause identifiée. Pour une fasciite plantaire récalcitrante, des techniques peuvent aller de la libération partielle de l’aponévrose à des procédures visant à réduire la tension locale. Pour un éperon calcanéen symptomatique associé à une aponévrosite, l’ablation de l’excroissance peut être couplée à une libération tissulaire. Dans le cas d’une tendinopathie d’insertion d’Achille avec calcification symptomatique, le geste vise à nettoyer l’insertion et traiter le conflit de chaussage.
Les résultats chirurgicaux sont généralement bons lorsque l’indication est posée de façon rigoureuse. Toutefois, la convalescence peut être longue : la rééducation post-opératoire est essentielle pour restaurer la souplesse, la force et l’alignement. La réhabilitation comprend des séances de physiothérapie, des exercices d’étirement et de renforcement, et parfois l’utilisation d’orthèses temporaires.
Les complications potentielles existent : raideur, cicatrices douloureuses, perturbation de la mécanique du pied et, rarement, infection. Le patient doit recevoir une information claire sur les bénéfices attendus, les risques et le calendrier de récupération. L’objectif est réaliste : réduire la douleur et restaurer la fonction, mais sans promesses de retour immédiat à l’état antérieur.
Après une intervention, le suivi est pluridisciplinaire : le chirurgien suit la cicatrisation, le kinésithérapeute planifie la montée en charge, et le podologue propose des semelles adaptées si nécessaire. Les étapes typiques incluent un travail progressif sur la mobilité, un renforcement des chaînes postérieures et la correction des habitudes de chaussage qui ont pu contribuer à la pathologie initiale.
Un exemple concret : Paul, enseignant et coureur amateur, avait une fasciite tenace malgré six mois de traitement conservateur. Après bilan, une libération partielle de l’aponévrose a été réalisée. La phase postopératoire a duré plusieurs semaines, avec un protocole de kinésithérapie strict. Huit mois après l’intervention, sa douleur avait diminué significativement et il a progressivement repris des activités physiques adaptées. Ce cas illustre l’importance de la rééducation et de la patience dans le processus de récupération.
En résumé, la chirurgie est une option de dernier recours, décidée après un bilan complet et une discussion approfondie sur les bénéfices et les limites. La coordination entre chirurgien, kinésithérapeute et podologue est déterminante pour un bon résultat.
| Condition | Traitement initial recommandé | Quand envisager une intervention |
|---|---|---|
| Fasciite plantaire | Repos adapté, étirements, orthèse plantaire, kinésithérapie | Douleur persistante après 6-12 mois de traitement bien conduit |
| Éperon calcanéen | Conservative : semelles, modification chaussage, kiné | Persistance des symptômes corrélée à l’éperon malgré traitement |
| Tendinopathie d’Achille | Rééducation, charge progressive, techniques interventionnelles | Rupture partielle, calcifications invalidantes, échec conservateur |
Prévention et adaptations pratiques pour la vie familiale
Prévenir la survenue d’une talalgie passe par des gestes quotidiens adaptés, particulièrement utiles pour les parents et les aidants. Le but est de réduire les contraintes mécaniques sur le talon sans complexifier l’emploi du temps. Plusieurs pistes concrètes aident à intégrer ces mesures dans une vie familiale chargée :
Choisir des chaussures adaptées est une priorité : modèles stables, semelles amortissantes, contour du talon bien ajusté. Éviter les chaussures plates et très fines pour les activités de longue durée. Pour les enfants, suivre la croissance du pied et opter pour des chaussures soutenantes évite l’installation de mauvaises habitudes d’appui.
Intégrer des étirements courts mais réguliers dans la routine matinale ou avant une activité physique : 2 à 3 minutes d’étirements du tendon d’Achille et du fascia plantaire peuvent suffire. Ces exercices sont simples et peuvent se faire pendant que le café coule ou que l’enfant s’habille. Le renforcement des muscles du pied (exercices de raccrochement des orteils, ramassage d’une serviette) est également utile.
Maintenir un poids de forme réduit la charge sur le talon. Dans un foyer, partager des repas équilibrés et favoriser les déplacements actifs (marcher, vélo) permet d’allier prévention et vie familiale. Pour les familles où un parent souffre déjà, aménager les tâches (répartir la charge portante, alterner les périodes debout) diminue l’exposition mécanique.
Adapter le quotidien : poser des tapis amortissants dans les zones de travail debout, modifier temporairement les activités sportives très traumatisantes (remplacer la course par la natation), et consulter un podologue pour des semelles adaptées. Les orthèses peuvent être une solution pratique pour diminuer la douleur et permettre de garder une activité normale.
Pour les situations particulières (peau épaissie, cors, hyperkératose), traiter l’aspect cutané peut améliorer le confort et la répartition des appuis. Des informations sur les causes de l’hyperkératose aident à reconnaître ces signes et à les traiter de façon adaptée : ressources sur l’hyperkératose des pieds.
Enfin, encourager une logique de suivi : noter les circonstances d’apparition des douleurs (chaussures, surfaces, moments de la journée) permet d’identifier des corrélations utiles pour adapter les mesures. Ce petit travail d’observation est souvent payant pour prévenir la chronicisation.
Insight pratique : de petites adaptations quotidiennes, intégrées sans surcharge mentale, apportent souvent une réduction significative des symptômes et préviennent la récidive.
Réhabilitation, suivi et témoignages : retours d’expérience concrets
La réhabilitation après une talalgie, qu’elle soit traitée de façon conservatrice ou après une intervention, suit des principes simples : diminuer la douleur, restaurer la souplesse, renforcer, et enfin réintroduire progressivement les activités. La durée de la rééducation varie : souvent 6 à 12 semaines pour des améliorations fonctionnelles et plusieurs mois pour un retour complet à des activités très sollicitées.
Un fil conducteur dans ces parcours est la combinaison d’efforts modestes mais réguliers. Par exemple, Sophie a intégré des étirements matinaux, une orthèse plantaire pour le travail et une courte séance de renforcement deux fois par semaine. Ses progrès ont été lents mais constants, et le suivi régulier avec un kinésithérapeute a permis d’adapter le programme. Ce récit montre que la persévérance paye et que l’accompagnement professionnel optimise les résultats.
Le suivi implique souvent des bilans périodiques pour ajuster les semelles, les techniques de rééducation et l’intensité des exercices. Les objectifs sont pratiques : marcher sans douleur, porter les enfants sans appréhension, reprendre une activité physique en sécurité. Les indicateurs de progrès comprennent la réduction des symptômes talon au réveil, l’augmentation de la tolérance à la station debout et la disparition des douleurs lors d’efforts quotidiens.
Des retours d’expérience collectifs soulignent l’importance d’un accompagnement pluridisciplinaire : podologue pour les appuis, kinésithérapeute pour la rééducation, médecin ou chirurgien si nécessaire. La qualité du dialogue entre ces professionnels et la famille facilite la mise en place d’un plan réaliste et durable.
En prévention secondaire, l’accent est mis sur l’éducation : reconnaître les signes précoces, adapter le chaussage, conserver une routine d’étirement et savoir quand réduire la charge. Ces mesures évitent souvent les rechutes et contribuent à une meilleure résilience fonctionnelle.
En synthèse, la réhabilitation est un processus progressif, centré sur l’autonomie du patient et la coordination des soins. Les témoignages montrent que les améliorations sont souvent visibles à moyen terme lorsque le plan est respecté et adapté.
Quand faut-il consulter un professionnel pour une douleur au talon ?
Il est recommandé de consulter si la douleur persiste au-delà de quelques semaines malgré des mesures d’adaptation (repos relatif, chaussage adapté), si la douleur est intense au point d’empêcher la marche, ou si des signes associés apparaissent (gonflement important, rougeur, fièvre, fourmillements). Un professionnel pourra préciser la cause et adapter le suivi.
Les semelles et orthèses plantaires sont-elles efficaces ?
Les orthèses plantaires et semelles amortissantes réduisent la douleur chez une grande proportion de patients, notamment dans les atteintes de l’aponévrose plantaire. Leur efficacité dépend de la qualité de l’ajustement et du contexte clinique ; un bilan podologique est souvent utile.
Peut-on traiter la douleur sans médicaments ?
Oui. Les mesures mécaniques (adaptation du chaussage, repos talon relatif), la kinésithérapie, les étirements et les orthèses sont souvent suffisants. Les anti-inflammatoires peuvent aider ponctuellement, mais leur usage doit être encadré par un professionnel.
Quelle durée pour voir une amélioration ?
Avec une prise en charge conservatrice bien conduite, des améliorations sont souvent observées en 6 à 12 semaines. Cependant, la disparition complète des symptômes peut prendre plusieurs mois, surtout si la pathologie est chronique.
