Dans une peau qui démange, la question revient souvent : s’agit-il d’eczéma ou de psoriasis ? Les deux affections partagent rougeurs et inconfort, mais leurs mécanismes, leurs localisations et leurs répercussions sur la vie quotidienne diffèrent. Ce dossier pratique propose trois questions-clés pour mieux distinguer ces maladies : quel est l’aspect des lésions, où apparaissent-elles et quelle est l’intensité des démangeaisons ? Chaque piste d’observation est expliquée avec des exemples concrets, des scénarios de vie familiale et des éléments clairs pour favoriser une discussion utile avec le professionnel de santé.
Le propos privilégie l’information et la prévention, sans poser de diagnostic ni prescrire de traitement. Il insiste sur l’importance d’une consultation en dermatologie lorsque les symptômes perturbent le sommeil, évoluent ou s’accompagnent de signes infectieux ou articulaires. Des liens pratiques et des ressources sont proposés pour approfondir certains aspects du quotidien familial, des lessives aux causes possibles d’une main qui gratte.
Ce matériel vise à donner aux parents et aux adultes en situation de charge mentale des repères concrets, des gestes de premier plan et des questions à préparer pour la consultation, afin de transformer l’inquiétude en actions simples et protectrices en attendant un avis spécialisé.
- 🔎 Observer l’aspect des plaques et des squames pour orienter l’hypothèse.
- 📍 Localiser les lésions : plis vs zones d’extension, cuir chevelu, ongles.
- 🛌 Évaluer l’impact des démangeaisons sur le sommeil et le quotidien.
- 👩⚕️ Consulter un dermatologue pour un diagnostic et une prise en charge adaptés.
- 🧺 Adapter les routines (lessives, textiles, hygiène) pour limiter les facteurs irritants.
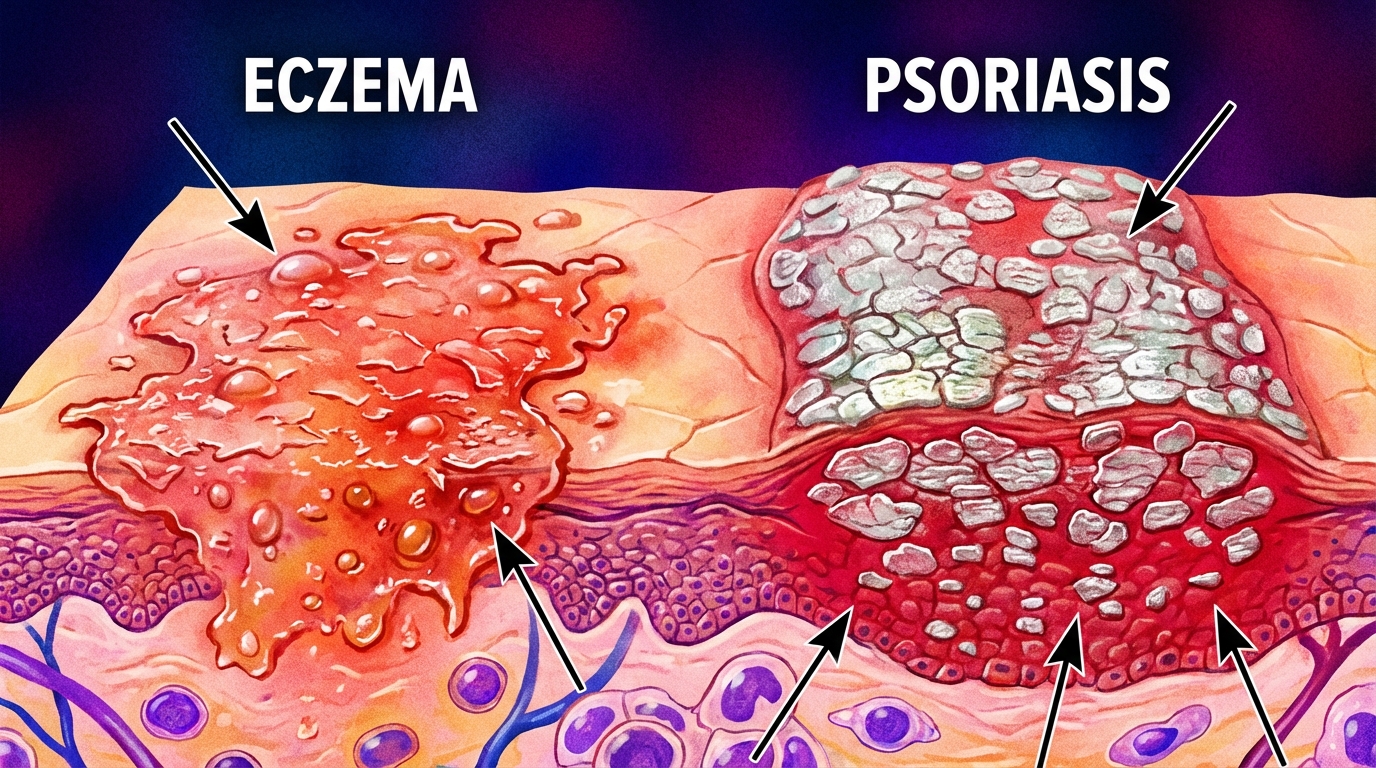
Eczéma ou psoriasis : quel aspect des plaques et des squames permet de les distinguer ?
L’observation visuelle constitue souvent le premier indice pour orienter vers eczéma ou psoriasis. Il convient d’examiner la texture, l’épaisseur des squames et la netteté des bords des lésions.
Le psoriasis se traduit classiquement par des plaques bien délimitées, souvent de forme ovale ou arrondie. Ces plaques sont recouvertes de squames épaisses, blanchâtres ou argentées, qui adhèrent et se détachent parfois en lamelles. Cette accumulation provient d’un renouvellement cellulaire cutané accéléré : dans le psoriasis, les kératinocytes se multiplient beaucoup plus vite que la normale (on parle d’un cycle ramené à environ une semaine au lieu des trois semaines habituelles). Ce mécanisme immunologique explique l’aspect caractéristique. Sur ces zones, la peau peut aussi être sèche et fissurée.
À l’inverse, l’eczéma atopique présente des contours plus flous et une texture différente. Les lésions sont souvent suintantes dans les phases aiguës, avec de petites vésicules qui peuvent se rompre et former des croûtes. Les squames, quand elles existent, restent fines et discrètes. En cas de grattage répété, la peau finit par s’épaissir et durcir : on parle de lichénification, une réaction de l’épiderme à un traumatisme chronique.
Exemples concrets
Scénario familial : un parent observe chez son enfant des plaques rouges recouvertes de larges squames argentées au niveau du cuir chevelu et des coudes. L’aspect très épais et la forme nette orientent plutôt vers un tableau compatible avec psoriasis, mais seul un examen médical confirmera. L’histoire familiale (cas de psoriasis chez un parent) renforce l’hypothèse mais n’est pas suffisante.
Autre cas : un nourrisson présente des rougeurs disséminées sur les joues et le visage, parfois suintantes après des poussées de pleurs. Les bords irréguliers et la présence de croûtes jaunes après suintement font penser à une dermatite atopique plutôt qu’à du psoriasis.
Points d’attention pour les parents
– Observer l’épaisseur des squames : épaisses et argentées → penser au psoriasis. Fines et suintantes → penser à l’eczéma.
– Noter la chronologie : des plaques qui s’installent lentement et persistent avec des squames épaisses sont plus caractéristiques du psoriasis.
– Photographier les lésions pour suivre l’évolution et montrer des images au médecin. Les photos prises à différents moments aident à objectiver l’épisode.
Rappel important : ces observations restent des éléments d’orientation. Le diagnostic définitif appartient au professionnel de santé qui pourra proposer des examens complémentaires. En attendant, l’observation précise permet de mieux communiquer les symptômes au spécialiste. Insight : l’aspect des squames et la netteté des plaques sont des indices visuels puissants pour distinguer eczéma et psoriasis.
Localisation des lésions : où apparaissent typiquement l’eczéma et le psoriasis ?
La localisation des lésions est un critère pragmatique et souvent éclairant. Comprendre où ces maladies aiment s’installer aide à les distinguer et à adapter la gestion quotidienne en famille.
Le psoriasis privilégie les zones d’extension et de frottement : face externe des coudes, faces antérieures des genoux, cuir chevelu, bas du dos et parfois autour des ongles. Une forme fréquente, le psoriasis en plaques, cible ces régions exposées aux microtraumatismes. Il existe aussi une forme dite inversée qui touche les plis (aisselles, aine) et peut être confondue avec d’autres affections si l’aspect des squames n’est pas typique.
L’eczéma atopique, pour sa part, aime coloniser les zones de flexion chez l’enfant plus grand et l’adulte : plis des coudes, arrière des genoux, cou, paupières. Chez le nourrisson, le visage (joues, front) et les surfaces exposées des membres sont plus souvent impliqués.
Signes cliniques utiles
– Une atteinte des ongles avec des petits creux ou un aspect « en dé à coudre » est évocatrice du psoriasis et mérite d’être mentionnée lors de la consultation. Les troubles ungéaux doivent être observés car ils peuvent précéder ou accompagner une atteinte articulaire.
– Un eczéma sur les paupières ou autour des yeux peut être lié à une peau très sensible ou à un contact allergique. Les produits cosmétiques ou le linge peuvent être des déclencheurs. À ce sujet, il peut être utile de revoir les produits de lavage et essuyage pour limiter l’irritation.
Pour les familles, un point pratique : certaines lessives et adoucissants, même dits hypoallergéniques, peuvent irriter les peaux très sensibles. Un dossier utile sur les pratiques de lavage et leurs risques propose des pistes pour réduire les irritants et tester ce qui convient le mieux à la peau de l’enfant. En savoir plus sur les lessives et peaux sensibles
Cas cliniques illustrés
Clara, maman d’un garçon de 5 ans, observe des plaques sur les coudes et le cuir chevelu de son fils. Les zones sont nettement bordées et recouvertes de squames épaisses. Après avoir noté ces signes, elle prépare des photos et l’historique des symptômes pour l’orientation du rendez-vous en dermatologie.
Autre exemple : Marc, adulte de 38 ans, note des rougeurs persistantes dans les plis des coudes et des démangeaisons nocturnes : la localisation en flexion oriente davantage vers une dermatite atopique.
Ces exemples montrent l’apport pratique de l’observation de la localisation. En synthèse : la position des lésions est un marqueur diagnostique précieux et guide les questions à poser au médecin. Insight : identifier si les lésions préfèrent plis ou zones d’extension permet souvent d’orienter la suspicion entre eczéma et psoriasis.
Démangeaisons : comment le prurit aide-t-il à distinguer eczéma et psoriasis ?
Le prurit (démangeaison) est l’un des symptômes les plus invalidants au quotidien. Évaluer son intensité, sa chronologie et son impact sur le sommeil donne des indices précieux pour différencier eczéma et psoriasis.
Dans la dermatite atopique (eczéma), le prurit est souvent intense, parfois décrit comme insupportable. Il s’aggrave le soir et la nuit, entraînant des réveils fréquents et une fatigue importante le lendemain. Ce grattage nocturne favorise la survenue de lésions secondaires : excoriations, croûtes, voire surinfection bactérienne. La gestion de ces épisodes demande des stratégies concrètes pour protéger la peau et améliorer le sommeil.
Le psoriasis peut aussi provoquer des démangeaisons, mais elles sont généralement moins vives qu’en cas d’eczéma. Cependant, le cuir chevelu psoriasisien peut être très prurigineux et difficile à apaiser. Parfois, le psoriasis s’accompagne de sensations de brûlure ou de douleur au niveau des plaques.
Impact sur la qualité de vie
Le prurit prolongé affecte la concentration, la capacité à travailler ou à étudier, la disponibilité émotionnelle des parents et la routine familiale. Un enfant épuisé par des réveils répétés va avoir des journées difficiles à l’école, et les parents doivent gérer insomnie et stress additionnel. Ces éléments font partie de l’évaluation clinique et justifient la recherche d’une prise en charge adaptée par un professionnel.
Un article d’information utile reprend des causes possibles d’une main qui gratte et des pistes pour mieux en parler au médecin. Cet éclairage peut aider à distinguer un prurit d’origine dermatologique d’autres causes. Comprendre pourquoi la main gratte
Stratégies pratiques pour limiter le grattage
- 🛏️ Créer une routine de coucher apaisante pour réduire l’excitation et placer des barrières physiques si nécessaire.
- 🖐️ Couper les ongles et utiliser des gants de coton la nuit pour limiter les lésions par grattage.
- 🌡️ Maintenir une humidité ambiante adéquate ; l’air trop sec aggrave souvent le prurit.
- 👕 Choisir des textiles doux et éviter les coutures ou étiquettes qui irritent.
Ces mesures sont des actions de prévention et de confort ; elles ne remplacent pas l’avis médical. Si le prurit s’intensifie, s’accompagne de fièvre ou d’une douleur croissante, il faut consulter rapidement.
Tableau comparatif synthétique pour visualiser rapidement les différences liées au prurit :
| Critère 🔍 | Eczéma 🩶 | Psoriasis 🧾 |
|---|---|---|
| Intensité des démangeaisons 🤯 | Très intense, surtout la nuit 😴 | Variable, souvent modérée |
| Effet du grattage | Lichénification, surinfection possible 🩹 | Peut irriter les plaques, parfois douleur |
| Impact sur sommeil | Fréquent, important | Plus rare mais possible |
En conclusion de cette section, le caractère nocturne et l’intensité du prurit sont des indices forts en faveur de l’eczéma atopique. Ces éléments aident à préparer la discussion avec le dermatologue et à prioriser les gestes de confort. Insight : un prurit très marqué, surtout la nuit, oriente plus vers l’eczéma que le psoriasis.
Historique, antécédents et facteurs déclenchants : pourquoi le contexte médical compte
Le contexte médical et familial enrichit l’analyse clinique. L’âge d’apparition, les antécédents personnels ou familiaux, et la présence d’autres symptômes systémique sont des éléments déterminants pour orienter le diagnostic.
Classiquement, l’eczéma atopique débute tôt, souvent dès les premiers mois de vie. Beaucoup d’enfants présentent les premiers signes avant l’âge d’un an. Chez certains, l’affection s’améliore à la puberté, mais chez d’autres, elle persiste à l’âge adulte. Les antécédents familiaux d’asthme, de rhinite allergique ou d’eczéma augmentent la probabilité d’atopie.
Le psoriasis apparaît plutôt à l’âge adulte, avec un pic d’incidence entre 20 et 40 ans. Cependant, des formes juvéniles existent. Le psoriasis est une maladie inflammatoire à composante systémique : environ 30 % des personnes atteintes développent une atteinte articulaire appelée rhumatisme psoriasique. Cette complication doit être recherchée par des questions ciblées sur les douleurs et raideurs articulaires.
Facteurs déclenchants à considérer
Plusieurs facteurs peuvent aggraver ou déclencher une poussée, et leur identification aide à adapter l’environnement familial : infections, stress, variations climatiques, irritants cutanés, certains médicaments, et traumatismes locaux. Pour différencier une infection fongique (mycose) d’une poussée inflammatoire, il est pertinent d’alerter le professionnel si la lésion évolue rapidement ou si un aspect suintant persiste malgré les gestes d’hygiène.
Une lecture sur les interactions entre hygiène, textiles et infections peut fournir des clés pratiques pour limiter les risques et adapter les routines de soin. Conseils pratiques sur serviettes et peaux sensibles
Fil conducteur : le parcours de Lila
Pour illustrer, voici le cas fictif de Lila, mère de deux enfants. Son aîné a présenté un eczéma dès trois mois, avec antécédents familiaux d’asthme. À l’adolescence, la peau s’est améliorée mais des plaques typiques de psoriasis sont apparues chez Lila-même à 32 ans, associées à des douleurs matinales aux doigts. Ce parcours illustre la coexistence possible d’éléments d’atopie dans une famille et l’apparition tardive d’une maladie inflammatoire différente chez un parent.
Les éléments d’anamnèse — âge d’apparition, antécédents allergiques, évolution dans le temps, notion d’irradiation familiale — permettent de mieux orienter le recours aux examens complémentaires et les questionnements à adresser au dermatologue. Insight : l’histoire personnelle et familiale éclaire souvent l’hypothèse diagnostique et guide la priorisation des investigations.
Examens complémentaires en dermatologie : que peut proposer le médecin pour affiner le diagnostic ?
Lorsque l’observation clinique ne suffit pas, le dermatologue dispose d’outils complémentaires pour préciser le diagnostic. Ces examens visent à confirmer la nature des lésions et à écarter d’autres causes (infection, dermatoses rarissimes).
Parmi les examens possibles : une dermoscopie pour examiner la surface cutanée en grossissement, une biopsie cutanée lorsque l’aspect est atypique, ou encore des prélèvements microbiologiques si une surinfection est suspectée. Des analyses sanguines peuvent être proposées pour rechercher des marqueurs inflammatoires ou des éléments en lien avec une pathologie systémique.
Pourquoi une biopsie peut être utile
La biopsie consiste à prélever un petit fragment de peau pour examen histologique. Elle n’est pas systématique mais peut aider dans les situations où l’aspect clinique est ambigu. Elle permet de visualiser au microscope l’architecture de l’épiderme et du derme et de repérer des signes caractéristiques du psoriasis ou d’une autre dermatose.
Avant d’ordonner des examens, le praticien cherchera à bien documenter l’histoire, l’évolution et les traitements déjà essayés. La préparation d’un carnet de bord avec photos, horaires des poussées, facteurs déclenchants suspectés (lessives, stress, alimentation) est un outil très utile pour la consultation.
Points pratiques pour la consultation
- 📝 Apporter un historique clair : date d’apparition, évolution, traitements précédents.
- 📸 Fournir des photos récentes et anciennes des lésions.
- 🔎 Signaler toute douleur articulaire, fièvre, ou signes d’infection.
Ces éléments aident le spécialiste à décider des examens nécessaires. Rappel : aucune démarche diagnostique ne doit être réalisée sans avis médical, et toute proposition d’examen sera expliquée par le professionnel afin d’en comprendre l’intérêt et les limites. Insight : les examens complémentaires servent à confirmer une hypothèse clinique lorsque l’observation seule est insuffisante.
Prise en charge quotidienne et prévention : routines et gestes pratiques pour protéger la peau
Au-delà des consultations, des adaptations concrètes au quotidien peuvent réduire l’intensité des poussées et améliorer le confort. Ces actions visent à diminuer l’inflammation locale, limiter les agressions et gérer les facteurs favorisant le grattage.
Les principes généraux incluent la protection de la barrière cutanée, l’identification et l’évitement des irritants, ainsi que l’organisation d’une routine du coucher pour diminuer le prurit nocturne. Pour les familles, cela implique souvent de revoir le choix des textiles, la manière de laver les vêtements et serviettes, et la gestion du stress et du sommeil chez l’enfant.
Un point souvent négligé concerne l’entretien du linge : certaines pratiques de lavage ou certains produits, même étiquetés « hypoallergéniques », peuvent irriter les peaux très sensibles. Il est donc utile d’expérimenter des méthodes de lavage plus douces et d’observer la réaction cutanée. Des ressources pratiques sont disponibles pour évaluer ces choix au quotidien.
En complément, l’organisation familiale peut être adaptée : partager les tâches le soir pour réduire le stress parental, planifier des routines de soins qui ne surchargent pas, et utiliser des aides pratiques (gants de nuit, vêtements en coton) pour limiter l’impact du grattage. Toutes ces mesures sont des actions de prévention et de confort, non des traitements à proprement parler.
Exemple concret
La famille de Hugo a mis en place un rituel du soir : bain tiède, pyjama en coton, humidification légère de la pièce, et routine de câlins calmants. Ces gestes ont diminué les réveils nocturnes liés au prurit et amélioré le fonctionnement familial. Cela montre l’effet cumulatif des petits ajustements.
Pour résumer, la mise en place d’une routine réaliste, la vérification des produits de lavage et un environnement nocturne apaisant constituent des leviers concrets pour gagner en confort. Ces mesures doivent être présentées au dermatologue pour construire une stratégie adaptée. Insight : des gestures simples et cohérents réduisent les poussées et soulagent le quotidien familial.
Cas pratiques et scénarios : que faire en attendant la consultation ?
Illustrer par des situations concrètes aide à se préparer avant la visite médicale. Voici plusieurs scénarios basés sur des parcours courants, avec des suggestions pratiques et des questions à poser au spécialiste.
Scénario 1 : nourrisson avec rougeurs au visage
Situation : un bébé de 4 mois présente des rougeurs sur les joues, parfois suintantes. Les parents sont inquiets. Actions à court terme : noter la chronologie, tester une lessive plus douce, éviter les produits parfumés, photographier l’évolution. Questions pour le médecin : quelles causes envisager, quels signes de surinfection surveiller, quelles mesures générales mettre en place en attendant un rendez-vous.
Scénario 2 : adolescent avec plaques au cuir chevelu
Situation : un adolescent a des plaques squameuses sur le cuir chevelu et se gratte beaucoup. Actions utiles : éviter les produits agressifs, apporter des photos, informer le médecin sur les antécédents familiaux. Point d’attention : demander si une atteinte unguéale ou articulaire doit être recherchée.
Scénario 3 : adulte avec plaques bien délimitées et douleurs articulaires
Situation : un adulte observe des plaques nettes et ressent douleurs matinales aux doigts. Suggestion : signaler clairement les douleurs articulaires lors de la consultation pour envisager une prise en charge pluridisciplinaire. Insister sur l’importance d’un diagnostic précoce si une atteinte systémique est suspectée.
En synthèse, la préparation d’un dossier personnel (photos, journaux de symptômes, liste de produits utilisés) est un outil concret pour optimiser la consultation. Ces scénarios aident aussi à prioriser les signes d’alerte. Insight : une bonne préparation transforme l’attente en temps utile avant la consultation spécialisée.
Comment savoir si une rougeur nécessite un avis médical urgent ?
Consulter rapidement si la rougeur s’accompagne de fièvre, d’une douleur intense, d’un suintement abondant, ou si la peau se fissure profondément. Ces signes peuvent témoigner d’une surinfection ou d’une complication et justifient une évaluation urgente.
Peut-on avoir à la fois eczéma et psoriasis ?
Oui, certaines personnes présentent des éléments compatibles avec les deux affections. C’est pourquoi l’examen médical et parfois des examens complémentaires sont utiles pour clarifier le tableau et orienter la prise en charge.
Les démangeaisons intenses doivent-elles toujours conduire à un traitement ?
Les démangeaisons intenses perturbent le sommeil et la vie quotidienne ; elles méritent une évaluation médicale. Des mesures de confort peuvent être mises en place en attendant un avis, mais il est important de ne pas initier de traitement médical sans prescription.
Quels signes évoquent plutôt un psoriasis qu’un eczéma ?
Des plaques bien délimitées, des squames épaisses et argentées, une atteinte du cuir chevelu ou des ongles, ainsi qu’un antécédent familial de psoriasis, orientent vers le psoriasis. Cependant, seul un professionnel peut confirmer le diagnostic.
