La douleur à la face interne du coude, souvent appelée Épitrochléite ou « golf elbow », touche des adultes actifs et des parents surmenés qui multiplient les gestes de préhension ou de pronation. Ce texte propose des repères concrets sur le temps de récupération, les signes à surveiller, les méthodes pratiques de rééducation et les adaptations du quotidien pour limiter l’impact sur la vie familiale et professionnelle. Il s’appuie sur des faits reconnus, un fil conducteur clinique et des exemples de mise en pratique pour des situations fréquentes : travail manuel, bricolage, sports de lancer et routines domestiques. Les éléments présentés visent à rendre le parcours plus compréhensible et actionable, sans remplacer une consultation médicale lorsque la douleur s’installe ou s’aggrave.
En contexte réel, l’évolution suit souvent une tendance favorable sous réserve d’une adaptation des activités et d’un programme de physiothérapie structuré : une amélioration nette apparaît généralement entre six et douze semaines, avec des délais plus longs pour le retour complet au sport exigeant. Ce guide fournit des signaux d’alerte, des exercices d’entretien, des conseils ergonomiques et des critères pour discuter d’options complémentaires si la prise en charge de base reste insuffisante.
En bref :
- Épitrochléite = douleur médiale du coude due à une tendinopathie des fléchisseurs/pronateurs.
- La guérison fréquente se situe entre 6 et 12 semaines pour les formes classiques, plus longue si facteurs de risque présents.
- Priorité : repos relatif, rééducation progressive et adaptation du geste avant toute injection.
- Surveillance : fourmillements 4e–5e doigts, faiblesse de préhension ou douleur nocturne nécessitent une consultation.
- Pratiques recommandées : échauffement, renforcement excentrique, correction ergonomique au travail et au sport.
Qu’est‑ce que l’Épitrochléite : anatomie, mécanismes et fil conducteur clinique
Pour illustrer le parcours, voici le cas de Laura, enseignante de 38 ans et golfeuse amateur. Après quelques semaines de bricolage intensif et un tournoi local, elle ressent une douleur précise sur la face interne du coude lorsqu’elle serre la main ou porte des charges. Ce point de départ servira à analyser la physiopathologie, les mécanismes et les implications pratiques.
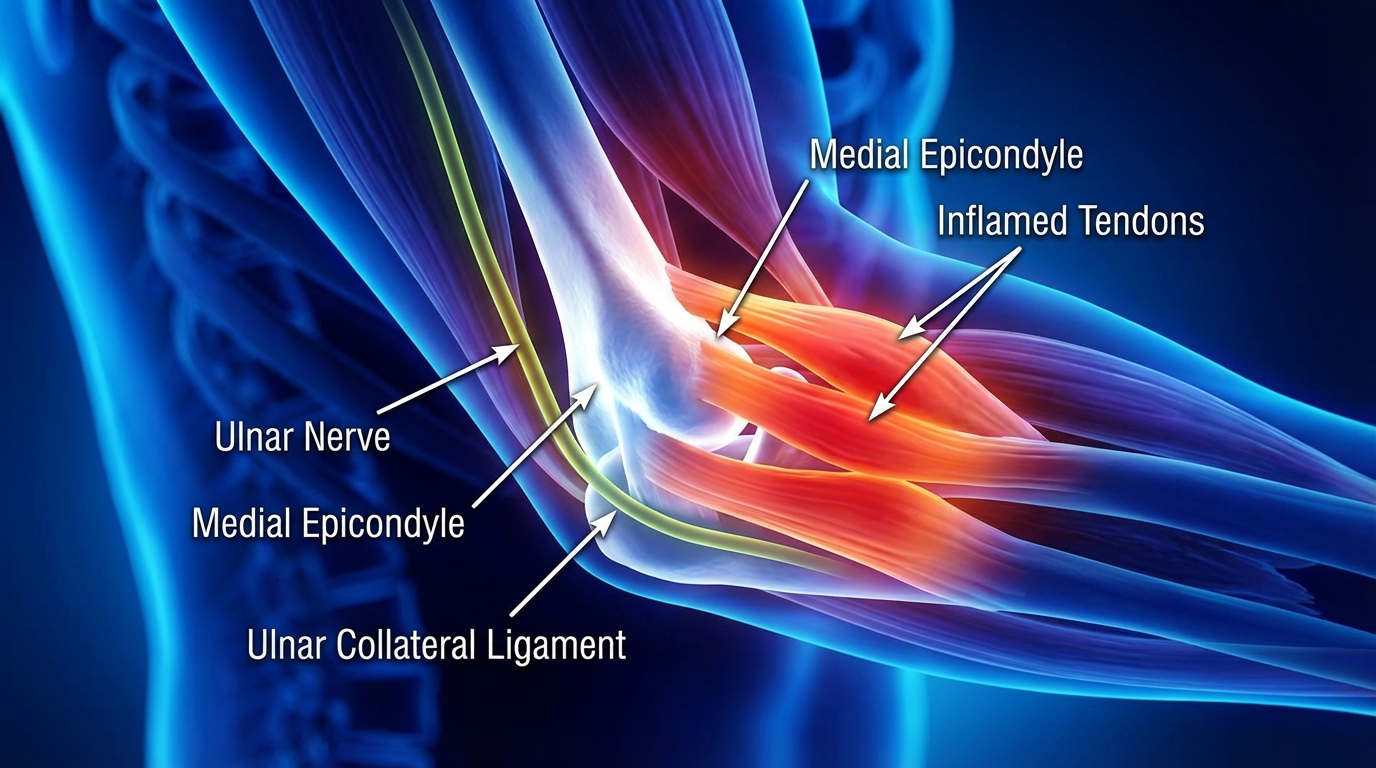
L’Épitrochléite correspond à une atteinte du tendon commun des muscles fléchisseurs et pronateurs de l’avant-bras, au niveau de l’épicondyle médial (épitrochlée). Le terme « tendinite » reste courant dans le langage, mais physiologiquement le processus relève souvent d’une tendinose : micro‑lésions répétées, désorganisation des fibres de collagène, apparition parfois de néo‑vaisseaux ou de calcifications. Ce tableau résulte d’un déséquilibre entre la charge imposée au tendon et sa capacité de réparation.
Les mouvements incriminés sont typiquement la flexion du poignet sous résistance, la pronation forcée et les prises en force répétées. Au quotidien, cela se traduit par une douleur lors du vissage, du port de courses, du serrage de main ou du lancer d’objet. Chez Laura, les symptômes sont apparus progressivement : d’abord une gêne après une séance de golf, puis une douleur réveillée par des gestes professionnels impliquant une prise ferme.
Structures concernées et rôle du nerf ulnaire
Le tendon commun implique principalement le rond pronateur, le fléchisseur radial du carpe, le fléchisseur superficiel des doigts et parfois le fléchisseur ulnaire du carpe. À proximité passe le nerf ulnaire dans le canal cubital. Une irritation ou compression ulnaire peut accompagner la tendinopathie et provoquer des fourmillements dans l’annulaire et l’auriculaire, une faiblesse des petits muscles de la main, voire une douleur nocturne. Certaines études rapportent des signes neurologiques dans une proportion notable des cas.
Le mécanisme est souvent multifactoriel : position de travail inadaptée, matériel non ergonomique (manches trop fins sur des outils), progression trop rapide de l’activité sportive ou accumulation de petites séances sans récupération. Chez Laura, la conjonction d’un tournoi de golf et d’une fin de semaine de bricolage a constitué un “pic” de charge favorisant l’apparition des symptômes.
Conséquences fonctionnelles
La douleur au coude médiale peut limiter la prise d’objets, la préhension fine, et augmenter la fatigue de l’avant‑bras. Pour les parents, cela se traduit par des difficultés à porter un enfant, à ouvrir des bocaux ou à fixer une poussette. Dans le milieu professionnel, la réduction de la force de préhension peut impacter la productivité et le confort au travail.
En résumé, la connaissance de la structure anatomique, des gestes incriminés et du mécanisme de surcharge permet de proposer des mesures concrètes d’allègement et de prévention. Insight : identifier le « pic » de charge déclencheur facilite la mise en place de repos relatif et d’un plan de rééducation adapté.
Symptômes, signes cliniques et diagnostic : comment reconnaître une épitrochléite
La reconnaissance précoce d’une Épitrochléite repose essentiellement sur l’interrogatoire et l’examen clinique. Reprenons Laura : la douleur est localisée, nette à la palpation de l’épitrochlée, aggravée par une flexion résistée du poignet et la pronation contre résistance. Ces éléments sont typiques et suffisent souvent au clinicien pour poser une hypothèse diagnostique.
Les symptômes classiques incluent une douleur précise à l’intérieur du coude, une baisse de la force de prise, une sensibilité à la palpation et une gêne lors d’activités de préhension. L’étirement des fléchisseurs (poignet en extension, doigts tendus) réveille aussi fréquemment la douleur.
Tests et manœuvres utiles
Plusieurs tests simples sont utilisés en consultation : la flexion du poignet résistée (douleur médiale si positif), la pronation résistée, ainsi que la version passive du golfer’s elbow test (supination + extension du poignet coude tendu). L’évaluation de la force de préhension et la comparaison avec le côté sain apportent des informations sur le degré de limitation fonctionnelle.
Il est essentiel de rechercher des signes d’implication du nerf ulnaire : paresthésies de l’annulaire et de l’auriculaire, signe de Tinel au tunnel cubital ou test de flexion du coude prolongée. Si ces signes sont présents, ils nécessitent une vigilance accrue et parfois des examens complémentaires.
Quand demander une imagerie ?
L’imagerie n’est pas systématique. L’échographie est utile en première intention si le tableau est atypique ou si la douleur persiste malgré une prise en charge de base. Elle permet de visualiser un épaississement tendineux, des zones hypoéchogènes, des calcifications ou une hypervascularisation. L’IRM est réservée aux cas complexes (suspicion de lésion du ligament collatéral ulnaire, lanceurs, échec prolongé du traitement conservateur) et à l’évaluation de l’étendue des lésions.
Pour Laura, un examen clinique précis et un test de flexion résistée ont confirmé l’orientation diagnostique. L’imagerie n’a été demandée qu’après six semaines sans amélioration notoire.
Insight : le diagnostic repose avant tout sur l’examen clinique et la reproduction des symptômes par des gestes ciblés, l’imagerie intervenant en second temps si l’évolution est défavorable.
Épitrochléite vs épicondylite latérale (tennis elbow) : différences cliniques et tableau comparatif
Faire la distinction entre douleur interne et externe du coude est fondamental, car les muscles et les gestes incriminés diffèrent. Le cas d’un voisin de Laura, bricoleur et joueur de tennis, illustre la nécessité de différencier ces deux entités pour orienter la rééducation.
En pratique, la douleur médiale évoque l’épitrochléite : gestes déclenchants = flexion du poignet, pronation, prise serrée. En revanche, la douleur latérale (épicondylite latérale) est majorée par l’extension du poignet et la supination.
| Aspect | Épitrochléite (tendinite interne) | Tennis elbow (tendinite externe) |
|---|---|---|
| Localisation | Face interne du coude (épitrochlée) | Face externe du coude (épicondyle) |
| Geste déclencheur | Flexion du poignet, pronation, prise serrée | Extension du poignet, supination, soulèvement paume vers le bas |
| Muscles impliqués | Fléchisseurs/pronateurs (rond pronateur, FCR, FSD) | Extenseurs (surtout ECRB) |
| Nerf associé | Nerf ulnaire (risque de paresthésies 4e–5e doigts) | Nerf radial postérieur (douleur irradiée) |
| Traitement de base | Réduction de charge, rééducation excentrique/concentrique, brace médial | Stratégie similaire adaptée aux extenseurs |
Ce tableau synthétique aide à orienter la prise en charge initiale et le choix des exercices. Pour Laura, l’identification d’une douleur médiale a permis d’éviter des exercices destinés aux extenseurs, inadaptés voire délétères.
Insight : une évaluation fine du geste déclencheur oriente la rééducation et évite les erreurs d’entraînement.
Durée de guérison et temps de récupération : attentes réalistes selon la gravité
Une des questions les plus fréquentes concerne le temps de récupération. Les données cliniques convergent vers une amélioration notable entre 6 et 12 semaines pour la majorité des patients bénéficiant d’une modification des activités et d’un programme de physiothérapie. Toutefois, la variabilité est importante selon la sévérité initiale, l’adhérence au protocole et les facteurs de risque professionnels ou sportifs.
On peut proposer des fourchettes basées sur la présentation clinique :
- Forme légère (douleur occasionnelle, impact faible) : 3–6 semaines avec modifications d’activité et exercices d’entretien.
- Forme modérée (douleur gênante, impact sur le travail/sport) : 6–12 semaines avec rééducation structurée et suivi.
- Forme sévère ou récalcitrante (>3 mois malgré prise en charge) : plusieurs mois et discussion d’options additionnelles.
Le retour au sport exigeant nécessite souvent une fenêtre plus longue : 3–4 mois pour les gestes très sollicitants (golf, lancers, sports de raquette), car il faut restaurer la tolérance à la charge spécifique et la technique du geste. Dans la prise en charge chirurgicale, rare au quotidien, les timelines s’allongent : retour au travail sédentaire autour de 6–8 semaines et retour sportif complet entre 3 et 6 mois selon les cas.
Le suivi de la récupération s’organise autour de points de contrôle :
- Semaine 0–2 : réduction de 30–50 % des gestes déclencheurs, gestion de la douleur et initiation d’exercices doux sans provoquer de rebond douloureux au lendemain.
- Semaine 3–6 : progression du renforcement, tests fonctionnels du quotidien tolérés, ajustement ergonomique.
- Semaine 6 : réévaluation clinique ; si stagnation, évoquer imagerie ou réorienter la stratégie.
- Semaine 8–12 : reprise graduelle des gestes spécifiques, avec objectif de douleur faible et pas d’aggravation 48 heures après l’effort.
Chez Laura, une progression surveillée a permis un retour progressif au golf en quatre mois, avec séances adaptées et modifications de la prise de club.
Insight : la patience et l’adhérence à un plan progressif sont des facteurs clés pour une guérison durable sans récidive.
Traitements conservateurs et rééducation : protocole appliqué et exercices pratiques
La stratégie initiale repose sur des mesures simples et reproductibles à la maison et en cabinet de physiothérapie. Le but est de restaurer la tolérance à la charge tendon‑musculaire, corriger les déséquilibres et adapter les gestes quotidiens. Rappel : il ne s’agit pas de proposer un traitement personnalisé médicalisé ici, mais de décrire des approches généralement recommandées.
Mesures immédiates (semaines 1–3)
Les principes sont clairs : réduction de la charge (30–50 % des gestes déclencheurs), maintien d’activités indolores, application locale de froid après les activités douloureuses et port intermittent d’un bracelet contre‑force pour les tâches à risque. L’immobilisation complète est déconseillée : une mobilisation indolore précoce évite la raideur et favorise la circulation locale.
Rééducation structurée (semaines 2–12)
La physiothérapie vise le renforcement progressif, en privilégiant le travail excentrique puis concentrique, et l’intégration dans des gestes fonctionnels. Voici une liste d’exercices d’exemple que le physiothérapeute pourra adapter :
- Excentrique de la flexion du poignet : montée bilatérale puis descente lente avec la main travaillée.
- Pronation/supination à l’élastique : genou ou coude au corps pour contrôler le mouvement.
- Isométrie de préhension : pressions sur balle souple, progressives en durée.
- Renforcement de la chaîne proximale : rowing élastique, stabilisation scapulaire pour décharger le coude.
- Étirements contrôlés : étirement des fléchisseurs 3×20–30 s sans douleur vive.
Le principe de progression repose sur la douleur tolérable ≤3/10 pendant l’effort et l’absence d’aggravation prolongée (>24–48 h). Les séances de physiothérapie incluent aussi de l’éducation : hygiène d’entraînement, sommeil, récupération et ergonomie.
Programme type (exemple hebdomadaire)
Un exemple réaliste pour un adulte actif : deux à trois séances supervisées par semaine pendant six semaines, combinées à des exercices à domicile les autres jours. Laura a suivi un tel schéma, complété par des ajustements ergonomiques dans son travail et quelques modifications du geste golfique.
Insight : la rééducation progressive, encadrée et cohérente avec les signes de douleur, demeure la pierre angulaire de la guérison et de la prévention des récidives.
Thérapies adjuvantes, infiltrations et indications chirurgicales : données et précautions
Lorsque la prise en charge de base n’apporte pas d’amélioration suffisante, des options complémentaires existent. Il est important de peser la balance bénéfice/risque et de ne pas les utiliser en première intention systématique. Les injections, les ondes de choc et, en dernier recours, la chirurgie peuvent être envisagées selon le tableau clinique et après discussion pluridisciplinaire.
Infiltrations : corticoïdes et PRP
Les infiltrations de corticoïdes peuvent offrir un soulagement rapide de la douleur, mais les données montrent souvent une efficacité non durable et un risque de récidive. Le PRP (plasma riche en plaquettes) a montré des résultats variables : certains essais signalent un bénéfice à court terme par rapport aux corticoïdes, mais les différences tendent à s’amenuiser à moyen terme. Ainsi, la tendance clinique actuelle est de réserver ces procédures aux cas qui n’évoluent pas favorablement après 6–12 semaines de rééducation bien conduite.
Ondes de choc et autres modalités
Les ondes de choc extracorporelles sont une option reconnue dans les formes persistantes, avec des résultats variables selon les protocoles. Les modalités électrothérapeutiques (iontophorèse, ultrasons) peuvent constituer des adjuvants ponctuels au sein d’une stratégie multimodale.
Chirurgie : indications et résultats
La chirurgie est rare et envisagée après un échec prolongé du traitement conservateur (souvent ≥6–12 mois) ou en présence de lésions associées (compression ulnaire persistante, lésions du ligament collatéral ulnaire). Les techniques visent le débridement du tendon malade et la stimulation de la guérison. Les séries cliniques rapportent de bons résultats fonctionnels, mais la récupération complète sportive peut demander plusieurs mois.
Important : la décision d’infiltration ou d’opération doit s’appuyer sur une information claire, la prise en compte des contraintes familiales et professionnelles, et un échange avec le physiothérapeute et le chirurgien si nécessaire.
Insight : privilégier d’abord une stratégie non invasive et graduée, et réserver les interventions à des situations clairement documentées et discutées.
Prévention au travail, au sport et routines familiales : pratiques recommandées
La prévention repose sur trois axes : réduire les pics de charge, améliorer la technique et renforcer la tolérance du tendon. Pour Laura, adapter le grip du club, fractionner les séances de bricolage et intégrer des micro-pauses au travail ont permis de réduire la fréquence des rechutes.
Bonnes pratiques professionnelles
Au travail, privilégier des outils à poignée ergonomique, maintenir le poignet dans une position neutre autant que possible, fractionner les tâches et programmer des micro‑pauses de 2–3 minutes toutes les 20–30 minutes. L’utilisation d’outils électroportatifs qui limitent la torsion du poignet et la mise en place d’un plan de charge sont des mesures concrètes et efficaces.
Prévention sportive
En sport, respecter une progression ≤10 % d’augmentation hebdomadaire de volume/intensité, travailler la technique pour éviter les positions de poignet fléchi sous charge et intégrer un travail d’entretien deux fois par semaine (exercices d’excentrique, proprioception). Le choix du matériel (diamètre de manche, grip adapté) peut réduire la tension sur les fléchisseurs.
Routines domestiques et parentalité
Pour les parents, la prévention passe par la répartition des tâches lourdes, l’utilisation d’aides techniques (ouvre-bocaux, poussette adaptée) et la modulation des gestes de port d’enfant. Des astuces simples, comme rapprocher les objets à portée du corps pour éviter les élévations prolongées du bras, réduisent la contrainte sur le tendon.
Liste d’actions pratiques à mettre en place :
- Réduire la répétition des gestes incriminés et fractionner les tâches.
- Adapter les outils (poignées larges, gants antiglisse).
- Programmer des micro‑pauses et exercices d’auto‑mobilité toutes les 20–30 minutes.
- Intégrer 2 séances d’entretien par semaine (renforcement léger).
- Consulter si paresthésies ou faiblesse progressive apparaissent.
Insight : la prévention efficace combine technique, matériel et gestion de la charge pour éviter la récidive et protéger la vie quotidienne.
Suivi, signaux d’alerte et conseils pratiques pour les familles et aidants
Le suivi d’une épitrochléite doit être pragmatique et centré sur le retour à la fonction. Pour Laura, l’objectif a été de retrouver la capacité à vaquer à ses activités familiales et professionnelles sans douleur invalidante. Les conseils suivants s’adressent aux patients, aux partenaires et aux aidants impliqués dans l’accompagnement quotidien.
Signaux d’alerte à ne pas ignorer
Consulter sans délai si l’un des signes suivants est présent : fourmillements persistants dans l’annulaire/auriculaire, faiblesse de préhension qui s’aggrave, douleur nocturne empêchant le sommeil, ou absence d’amélioration après 6 semaines de mesures bien conduites. Ces signes peuvent indiquer une implication nerveuse ou une lésion associée nécessitant une évaluation spécialisée.
Organisation du suivi
Planifier des points à 6 semaines et 3 mois permet d’ajuster le programme. Le thérapeute évaluera la tolérance clinique, la progression de la force et la capacité à reprendre progressivement les gestes spécifiques (travail, sport). En cas de stagnation, une imagerie ou une exploration électrophysiologique peut être proposée.
Conseils concrets pour la vie familiale
Adapter temporairement les tâches domestiques, répartir les responsabilités, et utiliser des aides matérielles facilite la convalescence tout en préservant la participation familiale. Pour un parent, porter de façon alternée et limiter les positions de bras tendu sont des mesures simples mais efficaces.
Insight : un suivi structuré, une détection précoce des signes d’alerte et une organisation familiale adaptée favorisent une guérison plus rapide et limitent l’impact psychosocial.
Comment savoir si c’est une épitrochléite ou un tennis elbow ?
La localisation de la douleur est clé : douleur médiale (intérieure) lors de la flexion du poignet et pronation évoque une épitrochléite ; douleur latérale (extérieure) lors de l’extension du poignet évoque une épicondylite latérale. L’examen clinique avec tests résistés confirme l’orientation.
Dois‑je arrêter complètement le sport ?
Non. Il est conseillé de limiter ou d’éviter les gestes douloureux, maintenir les activités indolores et réintroduire progressivement les gestes spécifiques sous contrôle de la douleur. Une rééducation guidée aide à reprendre en sécurité.
Quel est le temps moyen de guérison ?
La majorité des patients s’améliorent en 6–12 semaines avec adaptation des activités et rééducation. Le retour complet au sport peut demander 3–4 mois selon l’intensité et la répétition des gestes.
Les injections sont‑elles recommandées ?
Les injections de corticoïdes peuvent apporter un soulagement rapide mais ont un bénéfice souvent non durable. Le PRP montre des résultats variables. Ces options sont envisagées si la rééducation et l’adaptation des activités échouent après plusieurs semaines.
