En bref :
- 🔎 Surveillance ciblée des ganglions permet souvent d’éviter l’anxiété inutile.
- ⚠️ Zones clés où la vigilance est requise : cou profond, creux axillaire, aine profonde.
- 🩺 Une consultation urgente s’impose si le gonflement persiste > 3–4 semaines, s’accompagne de fièvre inexpliquée ou de signes locaux évocateurs.
- 🧾 L’échographie et, si nécessaire, la biopsie restent des outils essentiels pour un diagnostic fiable.
- 👨👩👧👦 Conseils pratiques pour les familles : quand appeler, quoi noter et comment préparer la consultation.
Un parent se rend compte, en changeant le T-shirt du soir, qu’un petit “bouton” sous le bras de son enfant est devenu palpable. À la maison, l’inquiétude monte : est-ce grave ? Cet article donne des repères concrets pour reconnaître les ganglions qui nécessitent une consultation urgente et ceux qui relèvent d’une simple réaction liée à une infection courante. Les ganglions lymphatiques sont des organes en forme de haricot qui filtrent la lymphe et participent à la défense : ils peuvent gonfler en cas d’inflammation ou d’agression. Mais quand la localisation ou l’évolution suggère un risque, il faut réagir vite. Ici, des situations claires, des exemples pratiques (dont le parcours fictif de Sophie, mère de deux enfants), et des outils simples à utiliser à la maison sont proposés pour aider les familles à décider d’une consultation urgente ou d’une simple surveillance. L’objectif : fournir des repères fiables, non alarmistes, et orienter vers les examens pertinents (échographie, bilan sanguin, voire biopsie) sans jamais poser de diagnostic définitif. Lire attentivement ces éléments aide à mieux préparer la rencontre avec le professionnel de santé et à réduire la charge mentale liée aux incertitudes.
Ganglions : comprendre le rôle des ganglions lymphatiques et le sens du gonflement
Les ganglions lymphatiques jouent un rôle central dans la réponse immunitaire. Répartis le long d’un réseau de vaisseaux, ils filtrent la lymphe, retiennent les agents agressifs et fabriquent des cellules immunitaires. Quand un agent infectieux ou une anomalie est détectée, ces petites structures peuvent augmenter de volume : c’est l’adénopathie. Ce phénomène traduit souvent que le système immunitaire est actif, pas nécessairement qu’il y a une pathologie grave.
Expliquer simplement aide le parent à dédramatiser. Par exemple, après un rhume ou une otite, il n’est pas rare de sentir des ganglions derrière l’oreille ou au cou. Leur consistance est alors souvent ferme mais mobile, et la douleur à la palpation accompagne parfois l’épisode infectieux. Chez l’enfant, une poussée dentaire ou une simple infection cutanée peut provoquer plusieurs ganglions sensibles autour de la zone enflammée.
Points-clés à retenir : gonflement et inflammation sont des signes de réaction. La plupart des adénopathies sont réactionnelles et régressent avec l’amélioration de l’infection initiale. Cependant, la durée, la taille et la localisation comptent. Si un ganglion persiste au-delà de 3 à 4 semaines, s’il augmente rapidement, est dur comme du bois, fixe (non mobile) ou s’accompagne de signes généraux (fièvre persistante, sueurs nocturnes, perte de poids), la vigilance doit être renforcée.
Exemple concret : Sophie remarque un ganglion sous-mandibulaire chez son fils après une angine. Elle observe l’évolution, note la taille et la sensibilité, et contacte le pédiatre lorsque, après trois semaines, la masse ne décroît pas. Ce suivi simple a permis d’obtenir à temps une échographie prescrite par le médecin.
Insight : Comprendre le rôle protecteur des ganglions aide à distinguer les réactions normales des signes qui exigent une évaluation approfondie.
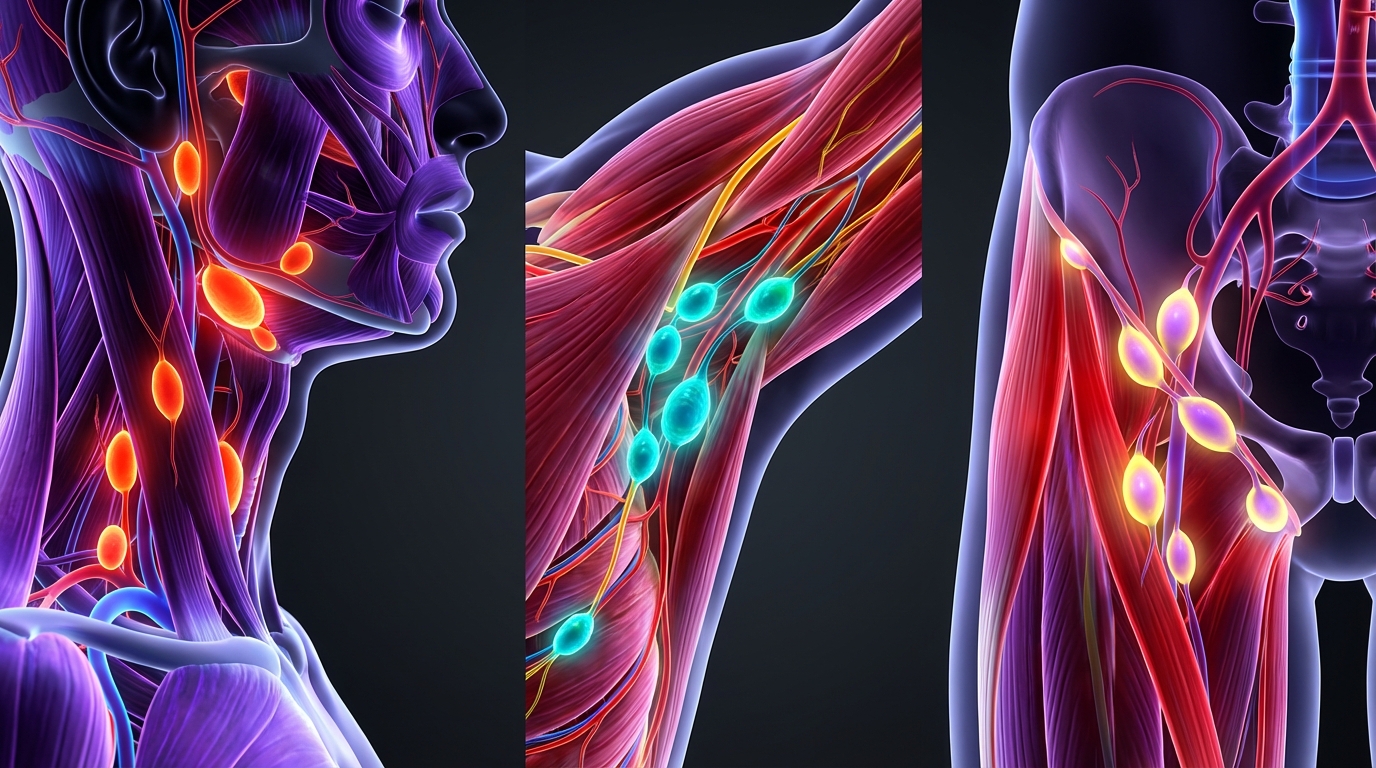
Trois zones clés où la vigilance exige une consultation urgente : cou profond, creux axillaire et aine profonde
Certaines localisations de ganglions imposent une attention particulière. Parmi les zones clés figurent le cou profond (région cervico-sous-claviculaire), le creux axillaire profond et l’aine profonde. Ces régions peuvent abriter des ganglions qui, lorsqu’ils sont anormaux, signalent parfois des processus nécessitant un diagnostic rapide.
Cou profond : un ganglion en profondeur sous la clavicule ou dans la région sus-claviculaire mérite une vigilance accrue. Ces ganglions sont moins souvent palpables en routine et leur hypertrophie peut traduire une pathologie localisée (pulmonaire, ORL) ou une propagation lymphatique. Exemple : un garçon qui tousse depuis plusieurs semaines et présente un ganglion sus-claviculaire devrait être évalué sans délai pour rechercher une cause sous-jacente.
Creux axillaire : un ganglion axillaire volumineux et dur, surtout s’il est isolé et persistant, peut provenir d’une infection cutanée du membre ou, plus rarement, indiquer une atteinte plus sérieuse. Chez l’adulte, un antécédent de mélanome ou de cancer du sein modifie l’interprétation et nécessite une consultation urgente.
Aine profonde : l’adénopathie inguinale volumineuse, douloureuse ou associée à une perte de mobilité du membre peut provenir d’une infection urogénitale, d’une infection cutanée de la jambe ou, exceptionnellement, d’un processus plus grave. Un adulte qui note un ganglion inguinal de croissance rapide devrait consulter.
Dans ces trois zones, la persistance au-delà de trois à quatre semaines, la dureté à la palpation, la fixation et l’apparition de signes généraux impliquent une orientation rapide vers un professionnel pour des examens complémentaires comme l’échographie.
Insight : Connaître ces zones clés aide à prioriser une consultation urgente plutôt que de temporiser indûment.
Signes d’alerte associés aux ganglions : quand l’urgence médicale s’impose
Certains signes accompagnant un gonflement ganglionnaire doivent pousser à consulter rapidement. Il ne s’agit pas de paniquer mais d’agir avec mesure. Les principaux éléments d’alerte sont la persistance, la progression rapide, les signes généraux et l’aspect local inquiétant.
Persistance au-delà de 3–4 semaines : si un ganglion ne régresse pas dans ce délai, une étude plus approfondie est souvent nécessaire. Progression rapide : une croissance en quelques jours à semaines justifie une évaluation urgente. Signes généraux : fièvre inexpliquée, sueurs nocturnes et perte de poids sont des motifs de rendez-vous prioritaire.
Aspect local : un ganglion dur, immobile ou arrondi est plus inquiétant qu’un ganglion mou et mobile. Une rougeur cutanée importante, une chaleur locale ou un abcès imposent une prise en charge rapide. Exemple : un adolescent présente une masse cervicale dure, non douloureuse, sans signe d’infection associée — le médecin demande une échographie en priorité.
Contextes particuliers : voyage récent, antécédents de cancer, exposition animale (tiques, chats) modifient l’évaluation. Chez l’enfant, la vaccination récente ou une infection banale restent souvent la cause la plus probable, mais la répétition et l’évolution doivent être notées.
Conseil pratique pour la consultation : noter la date d’apparition, l’évolution de la taille, la présence de symptômes associés et tout contexte (infection récente, voyage, piqûre, contact avec des animaux). Ces informations sont précieuses pour orienter le diagnostic.
Insight : Les signes d’alerte ne sont pas des certitudes, mais des signaux qui orientent vers une évaluation médicale prioritaire.
Examens complémentaires : échographie, bilan sanguin et la place de la biopsie
Face à une adénopathie suspecte, le parcours diagnostique comporte plusieurs étapes non invasives avant d’envisager un prélèvement. L’échographie est souvent l’examen de première ligne. Elle renseigne sur la taille, la forme, la vascularisation et la structure interne du ganglion.
Échographie : cet examen est non invasif et disponible en ambulatoire. Il permet de différencier un ganglion réactionnel (souvent ovale, conservant le cortex et la fenêtre graisseuse) d’un ganglion suspect (arrondi, perte d’architecture normale, vascularisation centrale anormale). Exemple : une mère s’est inquiétée du ganglion axillaire de son fils ; l’échographie a confirmé un aspect réactionnel en lien avec une infection cutanée récente.
Bilan sanguin : un bilan hépatique, la numération formule sanguine ou des sérologies spécifiques (selon le contexte) peuvent aider à rechercher une cause infectieuse ou inflammatoire. Ils n’établissent pas le diagnostic définitif mais orientent. Lorsque l’échographie et le bilan sanguin laissent un doute persistant, la biopsie devient la référence pour confirmer ou infirmer une pathologie maligne.
Biopsie : il s’agit du prélèvement d’un fragment ganglionnaire pour analyse histologique. C’est l’examen le plus fiable pour trancher en cas de doute. La décision de biopsier se prend après concertation médicale, tenant compte du contexte clinique et des examens d’imagerie. Il ne faut pas craindre la biopsie : elle permet un diagnostic précis et guide la prise en charge ultérieure.
Insight : L’enchaînement logique (examen clinique → échographie → bilan sanguin → biopsie si nécessaire) sécurise le parcours diagnostique sans recourir systématiquement à des procédures invasives.
Cas pratiques et fil conducteur : Sophie et son parcours pour son fils
Pour illustrer le cheminement concret, voici le parcours fictif de Sophie, mère de deux enfants. Son fils de 7 ans a eu une otite, puis la mère a noté un petit ganglion douloureux sous l’angle mandibulaire. Elle a surveillé 10 jours : la douleur a diminué mais le nodule restait palpable. Après trois semaines sans régression, le pédiatre a prescrit une échographie. Celle-ci a montré un ganglion réactionnel. Un simple suivi a suffi, et le ganglion a disparu au bout de deux semaines supplémentaires.
Autre scénario : chez un adolescent, un ganglion sus-claviculaire fixe a été identifié. Devant la persistance et l’absence d’infection évidente, une orientation rapide vers des examens complémentaires a été faite. La biopsie a permis d’établir un diagnostic et d’initier une prise en charge adaptée. Ce cas souligne l’importance de la consultation urgente lorsque les critères d’alerte sont présents.
Conseils pratiques à retenir pour les familles : tenir un petit carnet (date d’apparition, évolution, symptômes associés), prendre des photos pour suivre la taille, noter antécédents médicaux et voyages. Cela facilite la communication avec le professionnel de santé et accélère le processus diagnostique.
Insight : Des gestes simples et une observation méthodique optimisent la prise en charge et réduisent l’anxiété familiale.
Prévention, surveillance à domicile et signes rassurants
La prévention des adénopathies passe par la prise en charge rapide des infections cutanées et ORL et par une hygiène globale. Toutefois, de nombreuses adénopathies sont imprévisibles et relèvent de la réponse immunitaire individuelle.
Surveillance à domicile : palper doucement pour estimer la taille et la mobilité, noter la douleur et vérifier l’évolution tous les 3–4 jours. Des signes plutôt rassurants incluent : ganglion mou, mobile, douloureux au toucher et régressant avec la guérison d’une infection. Trois localisations généralement bénignes sont souvent évoquées : ganglions cervicaux superficiels après une rhinite, ganglions sous-mandibulaires après une infection dentaire, et ganglions axillaires après une irritation cutanée du membre. Ces situations sont fréquemment bénignes mais doivent être surveillées.
Quand contacter un professionnel : si le ganglion augmente, devient dur, fixe, s’associe à fièvre prolongée ou si un antécédent de cancer existe. En cas de doute, mieux vaut appeler et obtenir un avis plutôt que d’attendre.
Insight : Une surveillance structurée à la maison aide à trier rapidement ce qui nécessite une consultation urgente et ce qui peut être observé.
Ressources pratiques, checklist et tableau récapitulatif pour la consultation
Avant de se rendre chez le médecin, préparer des éléments concrets accélère le diagnostic : durée d’apparition, évolution, symptômes associés, antécédents, voyages récents, exposition animale. Voici une checklist utile.
- 📝 Date d’apparition et photos régulières
- 📍 Localisation exacte (ex : sus-claviculaire droit)
- 📈 Évolution de la taille et de la douleur
- 🦠 Symptômes associés : fièvre, sueurs, perte de poids
- 🌍 Contexte : voyages, animaux, morsures, vaccinations récentes
| 🔎 Critère | ✅ Signes rassurants | ⚠️ Signes d’alerte |
|---|---|---|
| 📏 Taille | Petite, diminue | Augmentation rapide ou >2–3 cm |
| 🤲 Consistance | Molle et mobile | Dur, fixe |
| ⏳ Durée | Régression en 3–4 semaines | Persistance au-delà de 3–4 semaines |
| 🌡️ Signes généraux | Absents ou liés à une infection connue | Fièvre prolongée, sueurs nocturnes, perte de poids |
Insight : Cette checklist et le tableau permettent d’objectiver la situation et de préparer la consultation pour un diagnostic plus rapide.
Vidéo éducative à regarder en complément pour visualiser l’anatomie des ganglions et comprendre les étapes d’évaluation.
Vidéo technique illustrant le rôle de l’échographie dans l’évaluation des adénopathies.
Quand faut-il appeler en urgence ?
Appeler rapidement si le ganglion s’accompagne d’une augmentation rapide, d’une douleur intense, de rougeur locale importante, d’une fièvre persistante ou s’il est situé dans la région sus-claviculaire. Ces signes peuvent nécessiter une évaluation en urgence médicale.
L’échographie est-elle toujours nécessaire ?
L’échographie est souvent l’examen de première intention quand un ganglion est persistant ou suspect. Elle aide à caractériser la lésion sans procédure invasive et guide les décisions ultérieures.
La biopsie est-elle fréquente ?
La biopsie n’est pas systématique. Elle est réalisée lorsque les examens non invasifs (clinique, imagerie, bilans) laissent un doute ou suggèrent une anomalie nécessitant une analyse histologique.
Que noter avant la consultation ?
Noter la date d’apparition, l’évolution de la taille, les symptômes associés, les antécédents, les voyages et les contacts animaux. Photos et dates précises facilitent le diagnostic.
