L’hyperkératose des pieds est un phénomène courant mais souvent mal compris, qui se manifeste par une augmentation de l’épaisseur de la peau, formation de callosités et parfois fissures douloureuses. Cet état résulte d’un mécanisme protecteur de la peau face à des sollicitations répétées, mais il peut aussi traduire une fragilité cutanée ou une pathologie sous-jacente. Les familles et les adultes ayant des journées chargées, debout ou en mouvement constant, peuvent rencontrer ces troubles sans toujours savoir quand intervenir ou consulter. Cet article propose un panorama clair : définition, principales causes, symptômes à surveiller, gestes quotidiens de soins des pieds et options professionnelles. Il vise à rendre l’information accessible, utile et applicable au quotidien, avec des conseils pratiques respectueux de la sécurité médicale. L’approche garde toujours à l’esprit les contraintes réelles des parents et des aidants : manque de temps, priorités familiales, fatigue, et le besoin d’actions simples mais efficaces. À travers des exemples concrets, une personne fictive — Camille, parent actif et travailleur — sert de fil conducteur pour illustrer les situations fréquentes et montrer comment intégrer des habitudes de prévention sans alourdir une routine déjà chargée.
- Définition claire : hyperkératose = épaississement localisé de la peau des pieds.
- Signes à repérer : zones dures, callosités, fissures, douleur à la marche.
- Causes fréquentes : frottement, chaussures inadaptées, déséquilibres biomécaniques, sécheresse.
- Mesures pratiques : hygiène douce, hydratation, exfoliation contrôlée, adaptation des chaussures.
- Quand consulter : douleur persistante, fissures profondes, infection, diabète ou troubles circulatoires.
- Ressources professionnelles : podologue, dermatologue, médecin traitant.
Définition et mécanismes biologiques de l’hyperkératose des pieds
L’hyperkératose correspond à une augmentation anormale de la couche cornée de la peau, traduisant une production accrue de kératine par les cellules épidermiques. Cette réponse peut être physiologique — la peau s’épaissit pour se protéger — ou devenir problématique lorsque l’épaisseur devient source de douleur ou d’inflammation. Sur les pieds, l’hyperkératose se concentre souvent au niveau des zones soumises à pression et au frottement, comme les talons, la plante et l’avant-pied.
Sur le plan histologique, la couche cornée s’accumule en strates compactes. Ce phénomène est influencé par des facteurs mécaniques, hormonaux et métaboliques. Par exemple, une personne qui travaille debout toute la journée subira une stimulation mécanique répétée des kératinocytes, entraînant une réponse adaptative. Cette adaptation protège mais peut évoluer en formation de callosités que la marchabilité et les chaussures aggravent.
Un exemple concret : Camille, parent actif qui passe des heures debout, observe progressivement des zones dures au talon. Au début, l’inconfort est perceptible uniquement après une longue journée. Avec le temps, l’épaisseur de la peau augmente et donne naissance à des fissures superficielles. Ce cas illustre le continuum entre adaptation physiologique et souci fonctionnel.
Il est important de distinguer l’hyperkératose simple d’autres affections : la corne pathologique liée au diabète, les kératoses actiniques d’orientation solaire, ou certains troubles génétiques de la kératinisation. L’histoire clinique et l’examen physique orientent vers l’une ou l’autre origine. Lorsqu’un membre de la famille présente une peau anormalement épaisse associée à des signes systémiques (douleurs articulaires, troubles cutanés généralisés), la consultation d’un professionnel de santé est recommandée.
Sur le plan pratique, comprendre ce mécanisme aide à adopter des gestes adaptés : réduire la source de frottement, protéger les zones de pression et favoriser une hydratation cutanée régulière. L’objectif n’est pas d’éliminer toute cornification — ce serait au détriment de la protection naturelle — mais de maintenir un équilibre entre protection et confort fonctionnel.
Insight clé : comprendre que l’hyperkératose est d’abord une réponse protectrice permet de prioriser des actions qui visent à réduire la cause mécanique tout en respectant la fonction barrière de la peau.
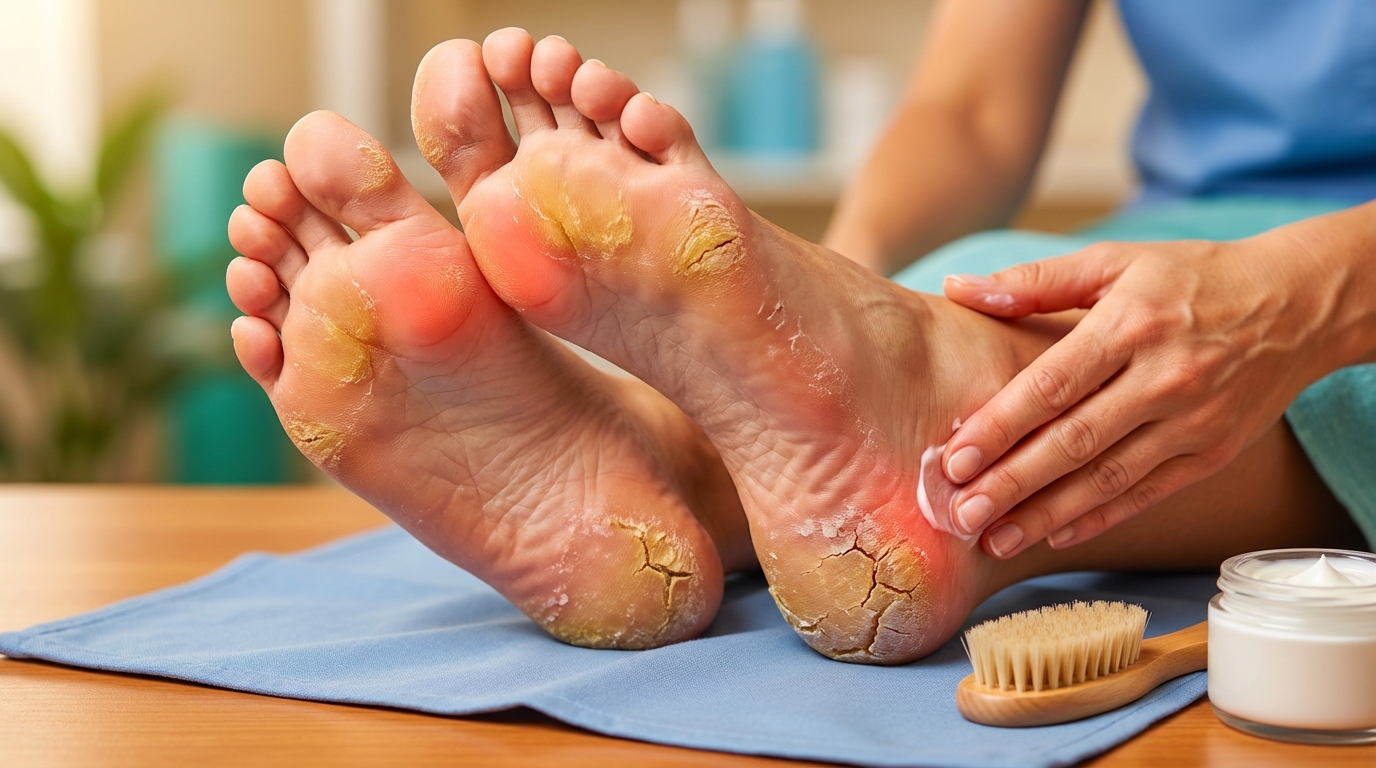
Causes courantes de l’hyperkératose des pieds : anatomie, mode de vie et pathologies associées
Plusieurs éléments se combinent pour provoquer l’hyperkératose des pieds. Les causes mécaniques sont dominantes : frottement répété, pression prolongée et chaussures mal adaptées. Ces facteurs favorisent l’épaississement localisé de la peau. Les enfants et adultes qui pratiquent des activités sportives ou portent des chaussures étroites sont particulièrement exposés.
Au-delà du constat mécanique, des facteurs anatomiques jouent un rôle. Une déformation du pied (hallux valgus, orteils en marteau, pieds plats ou creux) modifie les zones de charge et augmente le risque de callosités à des points précis. Camille a découvert qu’une légère pronation non corrigée modifiait la répartition du poids, entraînant des zones d’hyperkératose à l’avant-pied.
Des conditions médicales contribuent aussi : le diabète, par ses conséquences nerveuses et circulatoires, augmente le risque de complications liées à l’hyperkératose. Les troubles de la fabrication de la kératine (kératodermies), certaines infections chroniques et les affections systémiques peuvent également jouer un rôle. Dans ces cas, l’épaisseur de la peau signe une vulnérabilité plus large, et la prise en charge exige une approche coordonnée.
L’âge et l’environnement influent aussi. Avec l’âge, la peau perd en élasticité, la couche lipidique protectrice s’amenuise et la desquamation devient moins efficace. Dans des conditions quotidiennes stressantes — manque de sommeil, alimentation déséquilibrée, tabagisme — la réparation cutanée est moins optimale, amplifiant la formation des callosités. Pour les familles, cela signifie que les responsabilités et la fatigue peuvent indirectement augmenter la prédisposition aux troubles cutanés.
Des facteurs professionnels sont courants : professions debout (enseignants, hôtellerie, travailleurs manuels), et pratiques sportives spécifiques (course, randonnée) exposent à des sollicitations répétées. Adapter les chaussures, insérer des protections ciblées, ou corriger un déséquilibre biomécanique sont des mesures souvent efficaces pour réduire la progression.
Enfin, des comportements d’hygiène ou de soins inadaptés peuvent aggraver l’état. L’emploi excessif d’équipements abrasifs ou de produits desséchants empire les fissures. L’exfoliation est utile si elle est modérée et régulière, mais agressive lorsqu’elle est répétée peut déclencher davantage d’épaississement en réponse.
Insight clé : l’hyperkératose résulte d’un ensemble de facteurs — mécaniques, anatomiques, médicaux et environnementaux —. Identifier la combinaison spécifique chez chaque personne permet d’agir de façon ciblée et durable.
Symptômes à repérer et signes d’alerte : évaluer la gravité de l’hyperkératose
Les symptômes de l’hyperkératose couvrent une large gamme : zones dures et surélevées, douleur à la marche, démangeaisons, fissures voire saignements. L’apparence variable des callosités impose un examen attentif : couleur, épaisseur, localisation, présence d’inflammation. Camille a noté la progression graduelle de la callosité au talon, d’abord indolore, puis source d’un inconfort net à la marche.
Les symptômes qui doivent alerter : douleur persistante malgré mesures d’hygiène, fissures profondes, signes d’infection (rougeur, chaleur locale, écoulement), et toute modification chez une personne avec diabète ou troubles circulatoires. Dans ces situations, l’appel à un professionnel s’impose rapidement pour prévenir des complications.
Sur le plan fonctionnel, l’épaisseur excessive de la peau peut modifier la posture et la démarche. Une callosité volumineuse sous la plante peut entraîner compensation et provoquer des douleurs secondaires au genou ou au dos. Observer ces changements posturaux permet de comprendre l’impact global de l’hyperkératose et d’envisager une prise en charge plurielle.
Un autre signe fréquent est la transformation de la callosité en fissure. Les fissures plantaires peuvent être superficielles ou s’étendre profondément, particulièrement au talon. Elles sont souvent associées à une sécheresse cutanée majeure et à une pression accrue. Le risque d’entrée bactérienne existe, surtout en cas d’immunodépression.
Les symptômes ressentis par les enfants diffèrent parfois : refus de marcher, pleurs lors de la mise en chaussure, sensibilité locale. Les parents doivent rester attentifs car les enfants hésitent plus souvent à verbaliser leur inconfort. Camille a utilisé un jeu pour repérer la zone douloureuse chez son enfant, ce qui a permis une consultation en conscience et sans stress.
Insight clé : la gravité se juge par la répercussion fonctionnelle et le risque d’infection. Surveiller la douleur, les fissures et les signes locaux guide le moment de consulter un spécialiste.
Callosités et épaisseur de la peau : anatomie visible et conséquences fonctionnelles
Les callosités sont la manifestation la plus commune de l’hyperkératose. Elles se présentent comme des zones localement épaissies, souvent ovales, avec une surface jaunâtre ou blanchâtre. L’augmentation de l’épaisseur de la peau nuit parfois au confort et à la sensibilité tactile, entraînant des altérations de la démarche.
Sur le plan biomécanique, la formation d’une callosité modifie la répartition des pressions plantaires. Une callosité sous la tête métatarsienne peut concentrer la charge sur un point précis, favorisant l’apparition d’autres lésions ou d’inflammation des tissus sous-jacents. L’examen de la chaussure usée du côté correspondant aide à identifier ces zones de surcharge.
La progression vers la fissuration est facilitée par la sécheresse et le manque de flexibilité cutanée. Les fissures au talon peuvent atteindre des plans plus profonds et devenir douloureuses. Dans certains contextes, la callosité peut masquer un corps étranger ou une lésion sous-jacente : un examen clinique complet reste donc essentiel.
Un cas illustratif : Camille a observé une callosité proéminente sous le pied droit d’un proche, qui a fini par limiter ses promenades dominicales. Après consultation, l’équipe soignante a identifié un défaut d’appui lié à un orteil en marteau, expliquant la localisation précise. La prise en charge intégrée a permis de restaurer la marche sans enlever totalement la protection naturelle de la peau.
Sur le plan esthétique, les callosités posent aussi un souci pour certain·e·s patients, notamment lors de la reprise d’activités sociales ou sportives. L’accompagnement doit donc tenir compte de l’impact psychosocial, proposer des solutions pratiques et réassurantes, et éviter tout ton culpabilisant. Les modifications d’habitudes (chaussures adaptées, protections ciblées) apportent souvent un soulagement immédiat.
Insight clé : les callosités traduisent un déséquilibre mécanique local ; les aborder exige d’analyser la cause, pas seulement d’agir sur l’épaisseur visible.
Facteurs déclenchants quotidiens : frottement, chaussures et activités à risque
Le frottement répété est l’un des principaux déclencheurs d’hyperkératose. Les zones de la peau soumises à un mouvement répété contre une surface rigide développent une protection cornéenne. Des chaussures trop étroites, talons inadaptés ou semelles rigides concentrent cette friction sur des points précis.
Les choix vestimentaires et professionnels pèsent lourd dans la balance. Une mère qui porte son enfant au bras toute la journée et marche beaucoup peut développer des callosités sur le talon si ses chaussures ne répartissent pas correctement le poids. Camille a opté pour une paire de chaussures confortables pour les journées actives, réduisant ainsi la friction et la progression des lésions.
Les pratiques sportives induisent aussi des sollicitations spécifiques : les coureurs voient souvent des callosités sur les points de pression liés à la foulée; les danseurs, sur la pointe du pied. Adapter le matériel (semelles, chaussettes techniques) et la biomécanique (améliorer la foulée) réduit le risque.
Un autre facteur quotidien est l’humidité. Le contact prolongé avec une peau humide fragilise la barrière cutanée et favorise la macération, conduisant parfois à une hyperkératose plus molle mais sujette aux fissures. La gestion de l’environnement (chaussures respirantes, pauses pieds à l’air) aide à limiter ces effets.
Enfin, les habitudes d’hygiène peuvent être déclenchantes si elles sont inadaptées. L’utilisation d’outils abrasifs trop agressifs ou d’une exfoliation excessive réactive une production de kératine. L’exfoliation contrôlée et l’hydratation régulière sont à privilégier plutôt que des actions brutales et ponctuelles.
Insight clé : agir sur les facteurs quotidiens (frottement, chaussures, activités) est la manière la plus efficace de prévenir et freiner l’hyperkératose sans supprimer la fonction protectrice de la peau.
Soins des pieds à la maison : routines de prévention et stratégies d’exfoliation sécurisées
Les gestes quotidiens de soins des pieds peuvent prévenir l’aggravation de l’hyperkératose. Une routine simple, compatible avec un emploi du temps chargé, intègre nettoyage doux, hydratation ciblée et exfoliation modérée. L’objectif est d’assouplir la peau sans la fragiliser.
Conseils pratiques : nettoyer les pieds à l’eau tiède, sécher sans frotter excessivement, appliquer un hydratant riche le soir et utiliser des protections (coussinet, pansements) sur les zones de pression. L’exfoliation doit être progressive : limer doucement les zones épaissies après un bain de pieds, puis hydrater. Cette méthode réduit l’épaisseur sans créer d’irritation qui stimulerait encore la production de kératine.
Une liste d’actions réalisables en 10 minutes par jour :
- Nettoyage doux à l’eau et savon neutre.
- Séchage complet entre les orteils pour éviter la macération.
- Application quotidienne d’un émollient le soir, concentré sur talons et plantes.
- Exfoliation légère une à deux fois par semaine pour limiter l’accumulation de corne.
- Port de chaussures adaptées et alternance des chaussures pour laisser la matière respirer.
Pour les parents, intégrer ces étapes dans un rituel familial (par exemple, un moment calme après le bain) facilite l’adhésion. Camille a instauré un rituel du soir où chaque membre applique sa crème, transformant un soin en temps partagé et préventif.
Attention : si une personne présente un risque particulier (diabète, troubles circulatoires), l’auto-exfoliation doit être discutée avec un professionnel. Certains dispositifs ou gestes peuvent être proscrits selon le contexte médical. En cas de doute, consulter pour adapter la routine en sécurité.
Insight clé : une routine courte, régulière et douce suffit souvent à maintenir la peau en équilibre et prévenir l’aggravation des callosités.
Interventions professionnelles et limites des traitements : quand et comment consulter
Les options professionnelles incluent l’intervention du podologue, du dermatologue, et parfois du chirurgien orthopédiste ou du médecin généraliste. Ces professionnels évaluent la cause mécanique, la présence de pathologies associées et proposent des solutions adaptées. Il est essentiel de distinguer information et conseil médical : la décision thérapeutique dépend d’un examen clinique.
Lors de la consultation, le professionnel peut proposer des orthèses plantaires pour corriger un déséquilibre biomécanique, des soins locaux réalisés en cabinet (débridement des callosités), ou orienter vers un bilan complémentaire si une cause sous-jacente est suspectée. Ces interventions visent à réduire la pression mécanique sans prononcer de posologie médicamenteuse dans le cadre de ce texte.
Un tableau synthétique des interventions et de leur objectif :
| Intervention | But | Indication fréquente |
|---|---|---|
| Débridement par podologue | Réduire l’épaisseur de la corne | Callosités douloureuses, fissures superficielles |
| Orthèses plantaires | Redistribution des pressions | Déséquilibre biomécanique, douleurs récidivantes |
| Éducation et conseils chaussants | Prévention des récidives | Professionnels debout, sportifs |
Les limites des traitements comprennent la possibilité de récidive si la cause mécanique n’est pas corrigée. De plus, les personnes à risque (diabète, troubles de la circulation) requièrent une surveillance plus rapprochée. La coordination entre podologue et médecin assure une démarche sécurisée, respectueuse des particularités médicales.
Il est conseillé de consulter lorsque les mesures d’auto-soins sont insuffisantes, en présence de signes d’infection, ou si l’hyperkératose limite la fonction. Les professionnels offriront une stratégie personnalisée, combinant gestes locaux et adaptations de chaussage. Toujours demander un avis médical en cas de doute.
Insight clé : les interventions professionnelles sont efficaces lorsque centrées sur la cause et coordonnées avec la prise en charge générale du patient.
Qu’est-ce qui différencie une callosité normale d’une hyperkératose problématique ?
Une callosité normale protège la peau sous pression ; elle devient problématique lorsqu’elle provoque douleur, fissures ou altère la marche. La présence d’infection, de douleurs persistantes ou de facteurs de risque (diabète) nécessite une évaluation médicale.
L’exfoliation est-elle recommandée pour réduire l’épaisseur de la peau ?
L’exfoliation modérée et régulière peut aider. Il faut éviter les gestes agressifs et adapter la méthode aux risques individuels. En cas de doute, consulter un professionnel pour une méthode sûre.
Quand consulter un podologue ou un médecin ?
Consulter si la douleur persiste, si des fissures apparaissent, en cas de signes d’infection ou si une maladie de fond (diabète, troubles circulatoires) est présente. Les professionnels peuvent proposer une prise en charge adaptée.
Les chaussures adaptées suffisent-elles à prévenir l’hyperkératose ?
Elles constituent une mesure essentielle mais peuvent ne pas suffire si un problème biomécanique est présent. L’association chaussures, orthèses et soins locaux optimise les résultats.
