Langue rouge : signe d’une carence ou d’une maladie ? Ce que vous devez savoir
Observer la bouche de son enfant ou sa propre langue peut révéler des indices surprenants sur l’état de santé général. Une langue rouge, lisse ou douloureuse, n’est pas toujours anodine : elle peut résulter d’une simple carence en vitamines, d’une inflammation locale, ou être le témoin d’une maladie systémique. Cet article propose des repères concrets pour repérer les symptômes, comprendre les causes possibles, savoir quels examens de diagnostic envisager et quand consulter un professionnel. Le ton est tourné vers les familles : conseils pratiques, exemples de situations vécues, et orientations vers les ressources médicales adaptées, sans jamais prescrire de traitement spécifique.
En bref
- 🔍 Surveillez : une langue rouge et lisse peut signaler une carence (B12, fer, zinc) ou une glossite liée à une maladie.
- 🩺 Symptômes associés : douleur, brûlure, sécheresse, fissures, modification du goût.
- 🧪 Diagnostic : bilan sanguin, tests d’anticorps, test de Schirmer, biopsie salivaires selon le contexte.
- 🍎 Prévention : alimentation variée, attention aux régimes restrictifs, hygiène et suivi médical régulier.
- 📞 Conseil : consultez un professionnel de santé pour un bilan si les signes persistent ou s’accompagnent d’autres symptômes.
Langue rouge : quand s’inquiéter et quel rôle joue le fil conducteur familial
Un personnage revient régulièrement dans ces pages pour illustrer le fil conducteur : Mathilde, mère de deux enfants, coordonnatrice de soins pédiatriques dans un centre de santé communautaire. Elle remarque un matin chez son fils cadet une langue d’un rouge vif, étonnamment lisse. Cette observation, banale en apparence, déclenche une série de réflexions et d’actions qui serviront d’exemple dans cet article.
La langue rouge peut varier selon l’âge, l’alimentation, ou des épisodes de maladie. Dans le contexte familial, la question principale est : faut-il attendre, traiter à la maison, ou consulter immédiatement ? Les signes qui doivent alerter incluent une langue rouge associée à des troubles de la déglutition, des difficultés respiratoires, une douleur marquée, de la fièvre ou une fatigue inhabituelle. En l’absence de ces symptômes graves, l’observation et une consultation médicale restent les étapes clefs.
Il est fréquent de minimiser l’importance d’un changement d’aspect lingual, en pensant à un simple coup de chaleur, une brûlure alimentaire ou une réaction locale. Pourtant, la muqueuse buccale se renouvelle très vite, ce qui en fait un miroir sensible des déficits en vitamines ou d’altérations systémiques. Dans le cas de Mathilde, la couleur changeante de la langue chez son enfant fut le premier signal, avant même une anémie détectable à la prise de sang.
Sur le plan pratique, voici les premières questions utiles à se poser à la maison : depuis quand la langue est-elle rouge ? Est-elle lisse (dépapillée) ou rugueuse ? Y a-t-il des symptômes associés (douleur, sécheresse, perte d’appétit) ? Un antécédent familial d’auto-immunité, un régime particulier (végétarien strict ou végan), ou la prise de certains médicaments (comme la metformine) sont autant d’indicateurs à noter avant la consultation. Ces informations guident le professionnel lors du diagnostic.
La démarche recommandée est claire : garder un esprit observateur, documenter l’apparition et l’évolution, et consulter si le signe persiste au-delà de quelques jours ou s’aggrave. Dans un contexte familial sous pression, ce repère visuel est un outil précieux pour prioriser une visite médicale. Insight : une langue rouge peut être le signal d’alerte d’un problème simple ou complexe — mieux vaut l’observer méthodiquement.
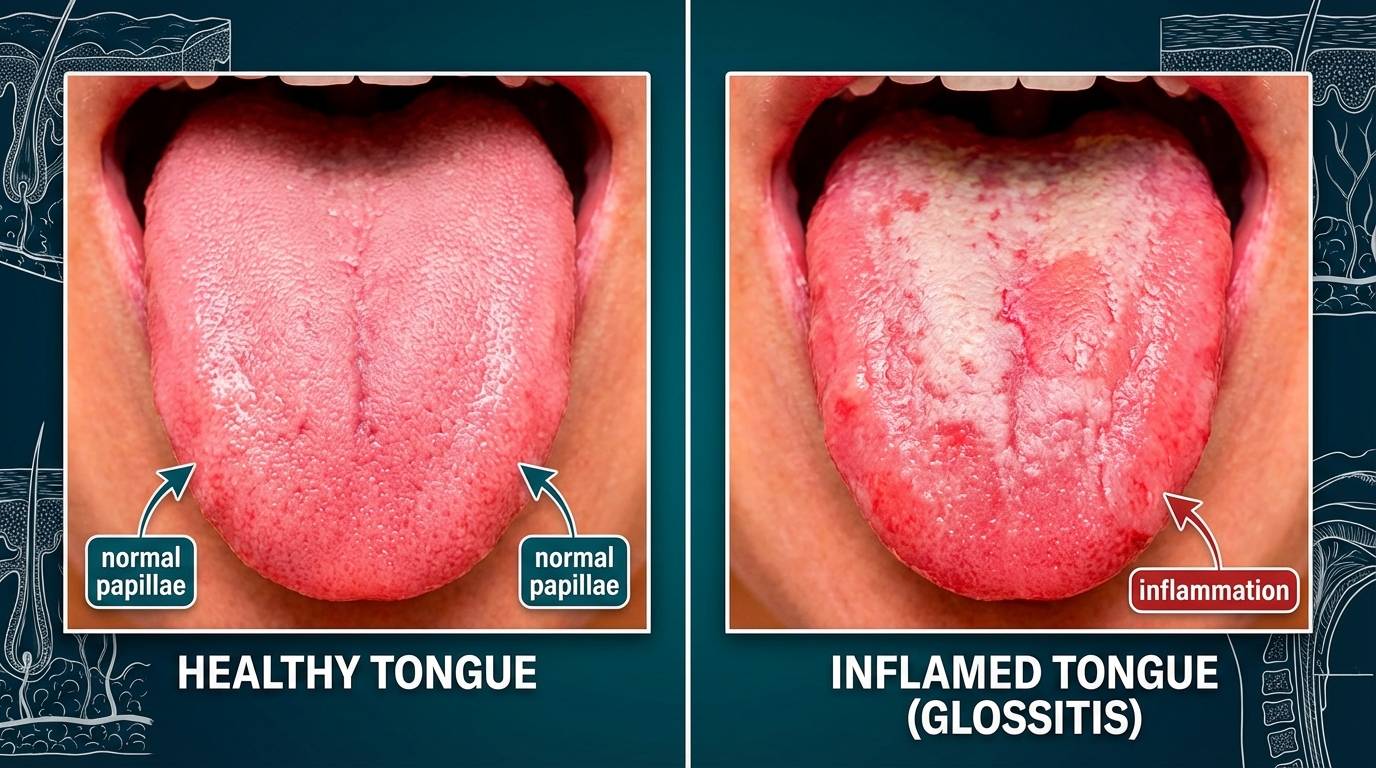
Glossite et langue rouge : comprendre l’inflammation et ses manifestations
La notion centrale pour expliquer une langue rouge est souvent la glossite, terme médical désignant l’inflammation de la langue. Elle peut être aiguë ou chronique ; la forme atrophique provoque une dépapillation — perte des papilles — donnant un aspect lisse, parfois décrit comme “vernissé”. Cette transformation modifie non seulement l’apparence mais aussi la perception du goût et la sensibilité.
La glossite atrophique est fréquemment observée dans des contextes de déficit en vitamine B12, en fer ou en niacine. Cliniquement, la langue devient rouge carmin ou rouge vif, parfois magenta. Des sensations de picotements, de brûlure (stomatodynie) ou d’hypersensibilité au chaud et au froid peuvent accompagner ces signes. Chez certains patients, l’inflammation reste discrète et indolore pendant un temps, retarde le diagnostic, et ne se révèle qu’après progression vers d’autres signes systémiques.
Différentes causes d’inflammation linguale existent : infections virales ou bactériennes, réactions allergiques, trauma mécanique (morsure, prothèse mal adaptée), ou exposition à des irritants (tabac, alcool, certains aliments épicés). Il est utile de distinguer ces situations d’une glossite d’origine nutritionnelle. Par exemple, une glossite liée à une prothèse dentaire mal ajustée s’améliore souvent après correction mécanique, tandis qu’une glossite nutritionnelle nécessite un bilan biologique.
Quand la glossite traduit une maladie auto-immune, l’inflammation est souvent associée à d’autres symptômes systémiques (sécheresse oculaire, fatigabilité, douleurs articulaires). Le syndrome de Gougerot‑Sjögren, évoqué plus bas, provoque sèchement la muqueuse buccale et contribue à une langue rouge et fissurée. Il est essentiel de repérer la constellation de signes plutôt que de s’attacher à un seul élément isolé.
En consultation, les professionnels noteront l’aspect de la langue, la présence d’ulcérations, de fissures, et rechercheront des signes bucco-dentaires (caries, plaque). Une anamnèse complète (antécédents, alimentation, médicaments) oriente le diagnostic vers une origine nutritionnelle, infectieuse ou auto-immune. Insight : la glossite est un symptôme plurifactoriel : décrypter son origine nécessite une vue d’ensemble clinique et biologique.
Carences en vitamines et langue rouge : B12, fer, zinc, niacine et leurs indices
Plusieurs vitamines et oligo-éléments sont intimement liés à l’aspect de la langue. La vitamine B12 (cobalamine) est particulièrement notable : son déficit perturbe la synthèse de l’ADN et le renouvellement cellulaire des muqueuses, expliquant pourquoi la bouche est souvent touchée en premier. Une langue rouge, lisse et parfois douloureuse correspond à la glossite de Hunter, un marqueur clinique de carence en B12.
Le fer peut aussi jouer un rôle. L’anémie ferriprive s’accompagne parfois d’une muqueuse dépapillée et d’une langue pâle ou rouge selon le stade. Le zinc intervient dans la cicatrisation et la santé des muqueuses ; sa carence peut conduire à des altérations de goût et à une langue plus vulnérable aux agressions. La niacine (vitamine B3) a également été impliquée dans des cas de glossites, parfois associée à des lésions cutanées.
Plusieurs profils à risque doivent être pris en compte dans la pratique familiale : les personnes âgées (absorption réduite), les patients ayant une atrophie gastrique, les personnes atteintes de la maladie de Crohn ou d’une résection intestinale, et les personnes suivant un régime végétalien strict sans supplémentation. Des médicaments courants comme la metformine peuvent aussi diminuer les réserves de B12 sur le long terme.
Exemple concret : chez Mathilde, l’enfant avait un régime assez pauvre en produits animaux et montrait une fatigue progressive. Le bilan sanguin a mis en évidence une carence modérée en B12 avant toute anémie marquée. La langue est souvent le premier signe visible, bien avant l’apparition de troubles neurologiques, ce qui souligne l’intérêt d’une observation attentive.
Il est crucial de rappeler que la suspicion de carence doit conduire à un bilan médical complet. Les marqueurs biologiques (dosage de B12, hémogramme, ferritine, zinc) aident au diagnostic, mais l’interprétation nécessite un professionnel. Insight : une langue rouge peut précéder d’autres signes biologiques : c’est un signal d’alerte pour évaluer l’état nutritionnel global.
Maladies auto-immunes et langue rouge : Biermer, Sjögren et autres causes systémiques
Les maladies auto-immunes peuvent se manifester par des signes buccaux précoces. La maladie de Biermer (anémie pernicieuse) détruit le facteur intrinsèque indispensable à l’absorption de la vitamine B12. Ce mécanisme auto-immun entraîne une carence progressive et peut se traduire cliniquement par une glossite rouge, souvent accompagnée de fatigue et de troubles neurologiques si la maladie évolue.
Le syndrome de Gougerot‑Sjögren mérite une attention particulière : il provoque une atteinte des glandes exocrines, conduisant à une xérostomie (sécheresse buccale) qui fragilise la muqueuse. La langue devient sèche, rouge et dépapillée, parfois fissurée. Les critères diagnostiques incluent des tests objectifs de sécheresse (test de Schirmer), la recherche d’anticorps anti-SSA/SSB et, parfois, une biopsie des glandes salivaires.
D’autres maladies systémiques — lupus, syndrome de Behçet, ou certaines maladies métaboliques — peuvent également provoquer des manifestations linguales. Dans ces contextes, la langue rouge est rarement isolée : elle s’accompagne d’autres signes généraux, dermatologiques ou articulaires, qui permettent d’orienter le diagnostic vers une origine systémique.
Exemple de parcours clinique : un adolescent avec sécheresse buccale, douleurs articulaires et langue dépapillée justifie un bilan auto-immun. Un diagnostic précoce favorise une prise en charge adaptée de la sécheresse et de la douleur, en coordination avec des spécialistes. Dans le domaine pédiatrique, la coordination entre généralistes, dentistes et spécialistes est essentielle pour éviter la fragmentation des soins.
Il est important de ne pas tirer de conclusions hâtives : la présence d’une langue rouge ne signifie pas automatiquement une maladie auto-immune, mais la persistance des signes ou leur association à d’autres symptômes impose une exploration. Insight : reconnaître le contexte systémique derrière une langue rouge aide à orienter le parcours de soins.
Signes cliniques associés à une langue rouge : douleur, sécheresse, goût altéré et impact familial
La présentation d’une langue rouge peut varier fortement. Les signes fréquents comprennent la douleur ou la sensation de brûlure, la sécheresse buccale, la perte ou l’altération du goût, ainsi que les fissures et ulcérations. Ces symptômes ont un impact réel sur la qualité de vie : alimentation perturbée, perte d’appétit, et en cas d’enfants, irritabilité et difficultés à manger certains aliments.
Pour les familles, il est utile de noter l’évolution quotidienne : est-ce que l’enfant se plaint de brûlures en mangeant ? La langue saigne-t-elle facilement ? Y a-t-il perte de poids ou pâleur ? Ces informations aident le médecin à prioriser les examens. Dans un contexte scolaire, une langue douloureuse peut conduire à des refus alimentaires et à des retards de croissance si non traitée.
Certaines présentations sont évocatrices : une langue très rouge et lisse associée à une pâleur et à une fatigue peut orienter vers une carence nutritionnelle. Une sécheresse intense avec des problèmes oculaires oriente vers un syndrome de Sjögren. Les signes infectieux (fièvre, ganglions) suggèrent une cause infectieuse. Il est essentiel de garder une vue d’ensemble.
Un exemple de situation vécue : chez une famille, la petite Ana présentait une langue rouge et des difficultés à avaler des aliments chauds. Une visite rapide chez le médecin a mis en évidence une stomatodynie réactive à un épisode viral. Une écoute attentive des plaintes de l’enfant et une coordination avec le pédiatre ont permis d’éviter une anxiété inutile chez les parents et d’orienter vers une prise en charge symptomatique adaptée.
Face à ces signes, l’objectif familial est de fournir un environnement apaisant : alimentation adaptée, bonne hydratation, suivi régulier et prise de rendez-vous si les symptômes persistent. Insight : écouter et documenter les symptômes associés à une langue rouge facilite une prise en charge rapide et ciblée.
Diagnostic : quels examens sont utiles et comment s’organise le parcours médical
Le diagnostic d’une langue rouge repose sur une combinaison d’examen clinique et d’investigations ciblées. La consultation permet d’évaluer l’aspect de la langue, la présence d’autres signes buccaux et généraux, et de recueillir l’histoire alimentaire et médicamenteuse. Les examens complémentaires fréquents incluent un bilan sanguin (hémogramme, dosage de la B12, ferritine, bilan hépatique), des dosages d’anticorps si une maladie auto-immune est suspectée, et des tests de sécheresse (test de Schirmer).
La biopsie des glandes salivaires peut être recommandée pour confirmer un syndrome de Sjögren. Les tests d’anticorps anti‑IF (facteur intrinsèque) ou anti‑parietaux gastriques sont utiles pour explorer la maladie de Biermer. Dans des situations d’infection, des prélèvements locaux peuvent être réalisés pour identifier le germe en cause.
Le parcours médical implique souvent plusieurs acteurs : médecin généraliste, dentiste ou chirurgien-dentiste, allergologue, hématologue ou rhumatologue selon la direction du diagnostic. Une coordination entre ces spécialistes évite les duplications d’examens et rassure la famille. Dans un centre de santé pédiatrique, la coordination est d’autant plus essentielle pour les enfants montrant des signes nutritionnels ou de croissance altérée.
Exemple concret : un adolescent avec langue rouge persistante voit son médecin généraliste prescrire un bilan sanguin. Les résultats montrent une carence en B12, puis une consultation avec un hématologue a permis de rechercher une maladie de Biermer. Ce parcours illustre l’importance d’une démarche progressive et d’une communication claire entre professionnels.
Il est important de rappeler que seuls des professionnels peuvent poser un diagnostic formel. La famille doit être informée des étapes, des délais d’obtention des examens et des implications possibles des résultats. Insight : un diagnostic organisé et coordonné limite l’angoisse et clarifie les orientations thérapeutiques.
Prise en charge pratique à la maison et conseils pour les parents sans donner de traitement spécifique
Les parents peuvent agir sur plusieurs plans lorsqu’une langue rouge est observée chez un enfant : surveillance, adaptation alimentaire, hygiène bucco-dentaire et prise de rendez-vous médical. Il est important de ne pas administrer de “traitement” sans avis professionnel, mais des mesures simples favorisent le confort : maintenir une bonne hydratation, proposer des aliments tièdes plutôt que chauds si la langue est douloureuse, et éviter les aliments très épicés ou acides.
L’hygiène bucco-dentaire joue un rôle préventif : un brossage régulier, une consultation chez le dentiste pour vérifier la prothèse ou l’alignement, et la gestion de la sécheresse buccale (quand elle est présente) améliorent le confort. Les parents doivent noter les habitudes alimentaires : apports faibles en protéines animales, périodes de régime restrictif ou refus alimentaire peuvent orienter vers une suspicion de carence.
Dans la gestion du quotidien, il est utile d’avoir une trousse d’observation : photos datées de la langue, journal des symptômes et repères de l’alimentation. Cette documentation facilite la discussion avec le professionnel de santé et accélère le diagnostic. En outre, l’éducation bienveillante de l’enfant pour l’impliquer dans l’observation de son propre corps peut réduire la peur et améliorer l’adhésion aux mesures proposées.
Exemple pratique : Mathilde a noté quotidiennement l’évolution de la langue de son fils et a apporté ces photos lors de la consultation, ce qui a permis d’éliminer rapidement certaines hypothèses et d’accélérer le bilan. Insight : la prise en charge à la maison vise le confort et la collecte d’informations utiles au professionnel, sans substitution au diagnostic médical.
Prévention, nutrition et santé bucco-dentaire : stratégies concrètes pour éviter la récidive
La prévention repose sur des mesures alimentaires, des habitudes de vie et un suivi bucco-dentaire régulier. Une alimentation variée incluant sources de protéines, légumes verts, légumineuses et aliments riches en vitamines favorise la santé des muqueuses. Pour les personnes suivant un régime végétalien, un accompagnement diététique et des bilans réguliers sont recommandés pour prévenir les carences.
La santé bucco-dentaire est centrale : rendez-vous réguliers chez le dentiste, adaptation correcte des prothèses, et éducation à la brosse à dents pour les enfants. La gestion des facteurs irritants (tabac, consommation excessive d’alcool, dentifrices fortement abrasifs) limite les risques d’inflammation locale. Un mode de vie globalement sain (sommeil suffisant, gestion du stress) soutient le système immunitaire et la régénération des muqueuses.
Voici une liste de mesures préventives simples à mettre en place en famille :
- 🥦 Favoriser une alimentation variée riche en protéines et en légumes verts.
- 🥛 Surveiller les apports en B12 chez les personnes à risque (personnes âgées, véganes).
- 🦷 Maintenir une hygiène dentaire rigoureuse et des visites régulières chez le dentiste.
- 💧 Encourager une bonne hydratation pour protéger la muqueuse buccale.
- 🚭 Éviter le tabac et limiter l’alcool, facteurs irritants pour la langue.
Un tableau synthétique peut aider à repérer rapidement les causes possibles et les signes d’alerte :
| Cause possible | Signes clés | Indicateur familial |
|---|---|---|
| Carence en B12 🧪 | Langue rouge lisse, fatigue 😴 | Régime végan, âge >50 ans |
| Carence en fer 🩸 | Langue pâle/rouge, pâleur | Règles abondantes, mauvaise alimentation |
| Syndrome de Sjögren 💧 | Sécheresse, fissures, rougeur | Sécheresse oculaire, douleurs articulaires |
| Trauma / prothèse 🦷 | Localisé, ulcérations | Prothèse récente, mastication douloureuse |
Insight : prévenir une langue rouge passe par une approche globale : alimentation, hygiène, suivi médical régulier et adaptation des habitudes familiales.
Quand une langue rouge nécessite-t-elle une consultation médicale d’urgence ?
Consulter en urgence si la langue rouge s’accompagne de difficultés respiratoires, de forte fièvre, ou d’une douleur aiguë empêchant de boire ou de manger. Pour toute autre persistance au-delà de quelques jours, un bilan chez le médecin est conseillé.
La langue rouge signifie-t-elle toujours une carence en vitamines ?
Non. Une langue rouge peut résulter d’une carence en vitamines (B12, fer, zinc), d’une inflammation locale, d’une maladie auto-immune ou d’un traumatisme. Le contexte clinique et des examens biologiques permettent d’identifier la cause.
Peut-on prévenir la glossite liée à une carence ?
Oui, en veillant à une alimentation équilibrée, en surveillant les personnes à risque (végans, seniors, personnes sous certains traitements) et en réalisant des bilans réguliers. En cas de doute, consultez un professionnel de santé pour un bilan adapté.
Quels spécialistes peuvent être impliqués dans le diagnostic ?
Le médecin généraliste, le dentiste, l’hématologue ou le rhumatologue peuvent intervenir selon l’orientation diagnostique. Des examens complémentaires (bilan sanguin, tests d’anticorps, biopsie) peuvent être nécessaires.
