En bref :
- 🔎 Médicaments génériques sont généralement sûrs et montrent la même efficacité que les originaux grâce à la démonstration de bioéquivalence.
- ⚠️ Vigilance requise pour trois familles : antiépileptiques, hormones thyroïdiennes et immunosuppresseurs.
- 🩺 Le parcours de soin implique médecin et pharmacien : la mention non substituable (MTE) et la possibilité pour le pharmacien d’inscrire non substituable (MTE-PH) protègent la stabilité des patients.
- 📋 En cas de changement de marque ou de substitution, privilégier un suivi rapproché et signaler rapidement tout effet secondaire ou variation ressentie.
- 💬 Dialogue patient-pharmacien-prescripteur est la clef pour assurer sécurité, qualité et continuité du traitement sans remettre en cause la confiance.
Médicaments génériques : vigilance requise face à ces 3 catégories clés — un éclairage utile pour les familles confrontées à la pharmacie, aux ordonnances et à la gestion quotidienne des traitements. Face aux contraintes familiales, au stress et à la fatigue, il est essentiel de comprendre comment fonctionnent ces médicaments, pourquoi ils sont soumis à des règles strictes, et comment agir concrètement quand la stabilité thérapeutique est en jeu. Cet article décrit les principes scientifiques (bioéquivalence, contrôle par l’ANSM), la réglementation protectrice mise en place depuis 2020 permettant au pharmacien d’intervenir, et les démarches pratiques pour les parents et patients : repérer une mention “non substituable”, vérifier la liste des molécules à marge thérapeutique étroite, organiser un suivi clinique et biologique si une substitution est inévitable.
Comprendre les médicaments génériques : bioéquivalence, sécurité et qualité
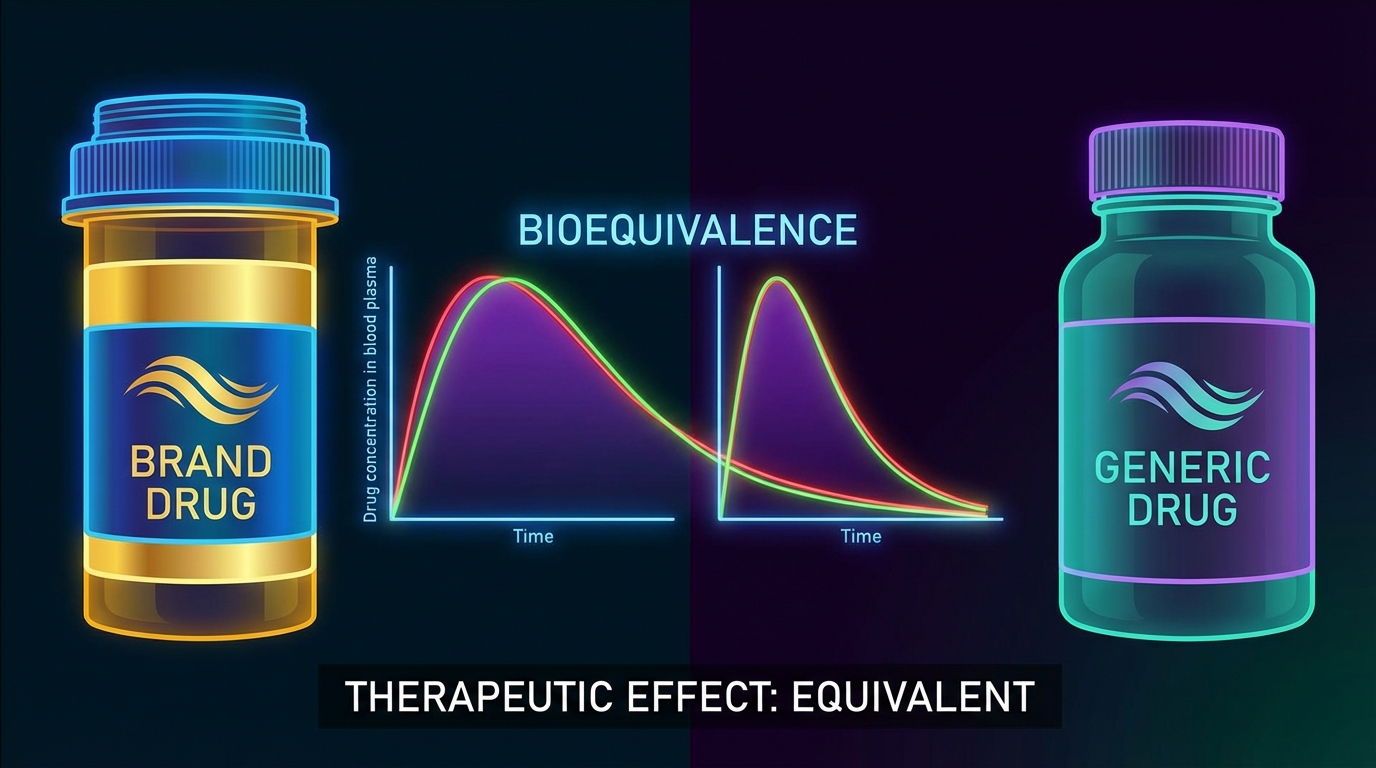
Les notions clés autour des médicaments génériques peuvent sembler techniques, mais elles sont essentielles pour que les parents et les patients prennent des décisions sereines. Un générique contient la même quantité de principe actif que la spécialité d’origine et doit démontrer une bioéquivalence lors de son autorisation. La bioéquivalence signifie que le principe actif atteint l’organisme à la même vitesse et dans les mêmes proportions que le médicament de référence.
Cette démonstration scientifique se fait à travers des études pharmaco‑cliniques normalisées. L’Agence nationale de sécurité du médicament (ANSM) examine ces données avant de délivrer une autorisation de mise sur le marché (AMM). Ainsi, lorsque l’AMM est accordée, la sécurité et la qualité sont garanties selon des standards stricts. Seuls les excipients — composants non actifs responsables de la forme, de la couleur ou du goût — peuvent différer.
Pourquoi la bioéquivalence rassure
La bioéquivalence sert de critère majeur pour confirmer l’efficacité d’un générique. Les études comparent des paramètres pharmacocinétiques clefs : concentration maximale (Cmax) et aire sous la courbe (AUC). Si ces indicateurs tombent dans l’intervalle accepté par les autorités, le générique est considéré comme cliniquement équivalent.
Pour la majorité des traitements, ces marges suffisent pour garantir qu’un patient passera d’une marque à une autre sans changer d’effet ni d’effets indésirables. Cela explique pourquoi, dans de nombreux pays, la substitution par des génériques est courante et contribue à l’accessibilité des soins.
Exemples concrets de qualité et contrôle
Un parent qui examine une boîte remarque des différences d’aspect : ce n’est pas un signe d’inquiétude à lui seul. En revanche, si un patient ressent un changement d’efficacité ou des effets secondaires nouveaux après une substitution, il faut en parler sans tarder au pharmacien ou au prescripteur. Les laboratoires génériques doivent respecter des contrôles de qualité en production et l’ANSM effectue des inspections et analyses de lot.
En pratique, la confiance peut être renforcée par des échanges simples : demander au pharmacien la fiche d’information du générique, vérifier le nom du principe actif sur l’ordonnance et sur l’étiquette, ou conserver un carnet de suivi des réactions ressenties après la prise.
Insight : la bioéquivalence et les contrôles rigoureux expliquent pourquoi les génériques sont sûrs pour la majorité des patients, mais la vigilance reste un réflexe nécessaire lorsque la stabilité thérapeutique est fragile.

Pourquoi la substitution est généralement sûre, et quand la vigilance s’impose
La substitution est pratiquée pour favoriser l’accès aux soins et réduire le coût des traitements. Elle repose sur la confiance scientifique : un générique offre la même dose de principe actif et la même forme pharmaceutique que le médicament d’origine. Pourtant, toutes les situations ne se valent pas. Il existe des contextes cliniques où la vigilance est indispensable afin d’éviter toute altération de l’équilibre thérapeutique.
Pour comprendre quand il faut être prudent, il est utile de distinguer deux types de situations. La première concerne les traitements pour lesquels les variations pharmacocinétiques, même minimes, n’entraînent pas de conséquences cliniques immédiates. Dans ces cas, la substitution est sans risque et souvent encouragée. La seconde concerne des médicaments dont la zone entre effet bénéfique et toxicité est très étroite ; ce sont les médicaments à marge thérapeutique étroite (MTE). Pour eux, une différence apparemment marginale peut avoir un impact significatif.
Critères pratiques pour repérer une situation à risque
Plusieurs indices permettent d’anticiper le besoin de prudence : la nécessité d’un suivi biologique fréquent, un historique de fluctuations cliniques sensibles, ou un traitement servant à prévenir des événements graves (ex. : rejet de greffe). Si l’ordonnance porte la mention “non substituable (MTE)”, la substitution est explicitement exclue.
La réglementation tient compte de ce risque : pour les MTE, l’intervalle de confiance exigé pour démontrer la bioéquivalence est plus strict (souvent cité comme entre 90 % et 111 %) comparé à la fourchette plus large acceptée pour d’autres médicaments. Cela signifie que les mesures de concentration et d’exposition doivent être plus proches du médicament de référence.
Cas où la vigilance est requise au quotidien
Dans la vie familiale, plusieurs scénarios demandent une attention particulière. Par exemple, un enfant stabilisé sous un antiepileptique peut voir réapparaître des crises si la concentration sanguine chute légèrement. Une personne greffée peut subir un rejet silencieux si les taux d’immunosuppresseur varient. Une patiente traitée pour hypothyroïdie peut ressentir une fatigue inhabituelle après un changement de marque de lévothyroxine.
En pratique, cela se traduit par des actions simples mais effectives : lire attentivement l’étiquette, noter la marque délivrée, comparer avec la prescription, et garder une communication ouverte avec le prescripteur et le pharmacien. En cas de doute, demander un suivi biologique (par ex. dosage sanguin) ou un rendez‑vous pour évaluer l’efficacité et la tolérance avant de valider toute substitution.
Insight : la substitution reste une stratégie sûre et bénéfique, mais l’attention portée aux MTE protège la stabilité clinique des patients les plus fragiles.
Tableau récapitulatif des familles sensibles et mesures recommandées
| 🔬 Catégorie | 💊 Exemples | ⚠️ Risques principaux | 🛡️ Mesures recommandées |
|---|---|---|---|
| Antiépileptiques | lacosamide, lamotrigine, valproate de sodium | Risque de reprise des crises 👀 | Maintien de la même spécialité, suivi neurologique rapproché |
| Hormones thyroïdiennes | lévothyroxine | Variations de la fonction thyroïdienne, fatigue, prise de poids ⚖️ | Contrôle TSH, informer immédiatement en cas de symptôme |
| Immunosuppresseurs | ciclosporine, mycophénolate mofétil | Risque de rejet du greffon 🚨 | Dosages sanguins réguliers, pas de substitution sans avis médical |
Antiépileptiques : pourquoi la stabilité compte et comment la préserver
La première catégorie à risque rassemble les antiépileptiques, où la moindre perturbation peut avoir un impact majeur. Pour illustrer, le cas fictif de Léa, mère d’un garçon de 7 ans stabilisé sous lamotrigine, montre combien la continuité est cruciale : après un changement de boîte délivrée en pharmacie, des crises nocturnes sont réapparues. Ce cas souligne l’importance de connaître la marque délivrée, d’alerter rapidement le prescripteur, et de demander un bilan si des signes inhabituels apparaissent.
Les antiépileptiques présentent des pharmacologies variées et peuvent interagir avec l’absorption, le métabolisme et l’élimination selon la formulation. Une différence d’excipient ou de libération du principe actif peut modifier la concentration sanguine à court terme, et pour un patient épileptique, une fluctuation de concentration peut suffire à réduire l’efficacité du traitement.
Bonnes pratiques pour les familles
Plusieurs gestes concrets aident à limiter les risques : conserver la boîte d’origine, noter la marque et le lot délivrés, vérifier la notice et signaler toute modification de goût, forme ou odeur qui pourrait indiquer une autre formulation. Si un changement de marque est inévitable, planifier un suivi neurologique et, si possible, un dosage des concentrations plasmatiques selon les recommandations du neurologue.
Dans l’environnement familial, la charge mentale pèse souvent sur la gestion des traitements : rappels d’horaires, adaptation aux déplacements scolaires ou aux rendez‑vous médicaux. Structurer un carnet de bord, associer un rappel sur le téléphone et partager l’information avec l’école peut réduire l’oubli et permettre d’identifier rapidement une réapparition des symptômes.
Exemples et études de cas
Plusieurs retours d’expérience montrent que la communication précoce a évité l’aggravation. Un pharmacien qui note une spécialité différente informe le patient et contacte le prescripteur. Dans d’autres situations, la présence d’un symptôme nouveau après substitution a mené à l’identification d’une interaction médicamenteuse additionnelle. Ces exemples montrent que la vigilance n’est pas synonyme d’angoisse, mais d’anticipation pratique.
Insight : pour les antiépileptiques, la continuité de la marque et le dialogue avec l’équipe soignante sont des protections concrètes contre la perte d’efficacité.
Hormones thyroïdiennes : enjeux, cas médiatique et suivi adapté
La thyroxine illustre comment une modification minime peut devenir un enjeu de santé publique. Le changement de formulation de la lévothyroxine ayant suscité une forte attention médiatique a rappelé que des patients très sensibles signalent rapidement des variations de bien‑être quand la dose disponible diffère légèrement. La posologie de ces hormones est souvent ajustée avec précision ; toute modification demande un suivi clinique et biologique.
Dans un contexte domestique, Sophie, une mère de 38 ans traitée pour hypothyroïdie, a ressenti une fatigue inhabituelle après qu’un générique différent ait été délivré par sa pharmacie. Elle a pris contact avec son médecin, qui a proposé un contrôle de la TSH. Ce simple suivi a permis de réajuster la prise en charge sans déboucher sur une inquiétude durable.
Signes à surveiller et démarches pratiques
Les signaux d’alerte incluent une fatigue significative, un changement de poids rapide, des troubles du sommeil ou un changement de tolérance à l’effort. Ces symptômes ne constituent pas un diagnostic autonome, mais ils doivent inciter à contacter le médecin traitant. Demander la mention “non substituable” peut être justifié si un patient a montré une sensibilité particulière à une formulation.
Un suivi régulier des marqueurs biologiques (par ex. TSH) demeure la méthode la plus objective pour évaluer l’effet d’un changement de marque. En informant le pharmacien que la thyroxine est une molécule à suivi serré, on réduit le risque d’une substitution non souhaitée.
Insight : les hormones thyroïdiennes demandent une gestion précise et un suivi labile ; la communication et le contrôle biologique sont les meilleurs garde‑fous.
Immunosuppresseurs : greffe, tolérance et vigilance accrue
La troisième catégorie concerne les immunosuppresseurs utilisés pour prévenir le rejet d’un organe greffé. Chez Marc, patient greffé rénal, la stabilité des taux sanguins d’immunosuppresseurs est directement liée à la survie du greffon. Pour ces molécules, une baisse ou une hausse des concentrations peut provoquer respectivement un rejet ou une toxicité.
Les immunosuppresseurs présentent des interactions complexes avec l’alimentation, d’autres médicaments et la composition des excipients. Ainsi, la substitution sans contrôle expose à des variations de concentration qui peuvent être silencieuses avant l’apparition d’un problème majeur.
Gestion pratique pour les patients greffés
Les recommandations pratiques se focalisent sur la constance : même laboratoire, même formulation, même rythme de prise. Les patients doivent être informés que toute modification doit être reportée au centre de greffe, et que des dosages sanguins seront demandés après toute substitution inévitable. Les équipes de greffe ont l’habitude de protocoles précis permettant d’ajuster rapidement les doses en cas de variation.
Des outils simples favorisent la sécurité : un carnet thérapeutique, des alertes dans le dossier médical partagé, et une communication proactive avec le pharmacien. Les patients et leurs proches doivent savoir que le pharmacien a le pouvoir d’inscrire “non substituable (MTE-PH)” lorsqu’une substitution fragilise la stabilité, et qu’il a l’obligation d’en informer le prescripteur.
Insight : pour les immunosuppresseurs, la stabilité de la marque et un suivi biologique régulier sont indispensables pour protéger le greffon et la santé du patient.
Rôle du médecin et du pharmacien : verrouillage sécuritaire et communication
Le système de santé a adapté ses règles pour protéger les patients vulnérables. Le prescripteur peut inscrire la mention non substituable (MTE) sur l’ordonnance afin d’éviter toute substitution. En parallèle, depuis l’arrêté de 2020, le pharmacien dispose lui aussi d’un pouvoir de prévention : s’il estime qu’une substitution menace la stabilité du traitement, il peut noter non substituable (MTE-PH) et doit informer le prescripteur.
Cette coordination renforce la sécurité : elle responsabilise chaque acteur et met l’accent sur la communication. Dans la pratique, cela signifie que le pharmacien peut refuser la substitution quand il observe qu’un patient est sous un traitement sensible, et qu’il a l’obligation d’engager le dialogue avec le médecin. Pour les familles, cela traduit la nécessité d’expliquer au pharmacien le contexte médical et, si besoin, de demander explicitement que la spécialité habituelle soit délivrée.
Scénarios de coopération en officine
Plusieurs exemples concrets clarifient le mécanisme : un pharmacien retrouve dans le dossier qu’un patient est greffé et préfère garder la même spécialité, il inscrit donc la non‑substitution et contacte l’équipe de greffe. Un autre pharmacien, alerté par la mère d’un enfant épileptique, propose de contacter le neurologue si seule une alternative générique est disponible. Ces échanges évitent les ruptures de continuité et protègent la sécurité du patient.
Il est utile pour les familles de conserver une copie de l’ordonnance et de demander au pharmacien d’inscrire la marque sur la feuille de soins. En cas de changement, le patient doit être informé et un plan de suivi mis en place.
Insight : la coordination prescripteur‑pharmacien garantit un verrou sécuritaire essentiel à la protection des patients à risque.
Comment les patients et parents peuvent agir : checklist pratique et signes d’alerte
Les familles peuvent adopter des gestes concrets et accessibles qui améliorent la sécurité sans ajouter de charge mentale excessive. Voici une checklist pragmatique à garder sur le frigo ou dans le carnet de santé :
- 📦 Noter la marque et le lot délivrés par la pharmacie.
- 📝 Vérifier si l’ordonnance comporte la mention non substituable (MTE) et la signaler au pharmacien.
- 📞 Prévenir le prescripteur si des effets secondaires ou une perte d’efficacité apparaissent après un changement.
- 🔬 Demander un suivi biologique si recommandé (par ex. dosage des concentrations d’immunosuppresseur ou de TSH).
- 💬 Conserver les échanges avec le pharmacien et le médecin pour faciliter le suivi.
Chaque item de cette liste traduit une action simple mais à fort impact. Par exemple, noter la marque peut aider à retracer l’origine d’un problème si un signal clinique survient. De même, demander la mention non substituable peut prévenir une substitution automatique en pharmacie.
Des signes d’alerte à repérer rapidement incluent : une augmentation de la fréquence des crises pour un patient épileptique, une fatigue ou une variation de poids importante pour un patient thyroïdien, ou des symptômes évoquant une insuffisance ou une toxicité médicamenteuse chez un patient greffé. Ces signaux doivent déclencher une consultation médicale sans délai.
Insight : des gestes simples, incorporés à la routine familiale, préviennent de nombreuses complications et réduisent la charge mentale liée à la gestion des traitements.
Cas pratiques, témoignages fictifs et plan d’action en milieu familial
Pour rendre les recommandations plus concrètes, voici trois vignettes illustrant des parcours typiques et les solutions apportées. Elles se fondent sur des situations réalistes rencontrées en pédiatrie et en médecine générale.
Cas 1 — Léa et son fils épileptique : après une substitution, des crises nocturnes réapparaissent. Le pharmacien et le neurologue travaillent ensemble : le pharmacien inscrit “non substituable (MTE-PH)”, le neurologue programme un dosage plasmatiques et ajuste le suivi. L’enfant retrouve sa stabilité après la réintroduction de la spécialité initiale. Ce scénario montre l’efficacité du dialogue et du suivi biologique.
Cas 2 — Sophie et la lévothyroxine : un changement de marque s’accompagne d’une sensation de fatigue. Sophie appelle son médecin qui demande une TSH. Le résultat autorise un petit ajustement de la prise en charge et la patiente est réassurée. La clé fut le contrôle objectif plutôt que l’inquiétude.
Cas 3 — Marc, patient greffé : la pharmacie propose un générique différent. Le patient signale son statut, le pharmacien contacte le centre de greffe et, en attendant, conserve la spécialité initiale. Des contrôles montrent une légère variation nécessitant un ajustement, évitant ainsi un épisode de rejet.
Ces exemples confirment que la vigilance n’est pas synonyme d’alarmisme mais d’anticipation réfléchie. Le plan d’action familial peut être résumé en trois étapes : 1) vérifier la marque et la notice, 2) signaler tout changement et demander la mention non substituable si nécessaire, 3) organiser un suivi biologique ou clinique rapide en cas de symptômes.
Insight : l’anticipation et la coordination entre la famille, le pharmacien et le prescripteur font la différence entre un épisode critique et une simple alerte rapidement gérée.
Un générique peut-il être refusé sur simple demande ?
Oui. Le médecin peut inscrire ‘non substituable (MTE)’ sur l’ordonnance pour prévenir la substitution. De plus, depuis l’arrêté de 2020, le pharmacien peut également noter ‘non substituable (MTE-PH)’ s’il estime que la substitution menace la stabilité du traitement. Il est recommandé d’expliquer clairement le contexte médical au professionnel de santé.
Comment reconnaître qu’un médicament générique a changé et que cela pose problème ?
Conserver la boîte et noter la marque délivrée permet de retracer un changement. Si après une substitution apparaissent fatigue inexpliquée, modification de symptômes chroniques ou nouveaux effets, contacter le pharmacien et le prescripteur pour envisager un suivi clinique ou biologique. Ne jamais ajuster la posologie soi‑même.
Quels médicaments nécessitent une vigilance particulière ?
Trois familles sont fréquemment citées : les antiépileptiques, les hormones thyroïdiennes (ex. lévothyroxine) et les immunosuppresseurs. Ces médicaments ont une marge thérapeutique étroite et exigent une constance de formulation et un suivi adapté.
