Une douleur sourde au niveau du mollet après une longue journée assise, un gonflement qui s’installe progressivement, une zone rouge et chaude au toucher : ces signes peuvent correspondre à une phlébite, aussi appelée thrombose veineuse. L’enjeu pour les familles est d’identifier rapidement les éléments qui différencient une simple crampe d’un problème veineux potentiellement sérieux, tout en gardant en tête que la confirmation et la prise en charge nécessitent toujours l’avis d’un professionnel de santé. Cet article propose des repères clairs et concrets pour repérer les symptômes au quotidien, comprendre les facteurs de risque, savoir quand considérer une urgence médicale et préparer une consultation utile avec le médecin. Des exemples concrets, dont le parcours de Marianne, illustrent des situations familières, et des fiches pratiques aident à organiser une réponse rapide et adaptée sans culpabiliser.
- Signes à surveiller : douleur localisée au mollet, gonflement unilatéral, rougeur et sensation de chaleur.
- Différencier une phlébite d’autres douleurs musculaires grâce à l’apparition progressive, à la rigidité et à l’œdème.
- Quand consulter : présence d’un gonflement marqué, de difficultés respiratoires ou de douleur thoracique ; ou si les symptômes s’aggravent rapidement.
- Prévention : gestes pratiques lors de voyages, post-opératoires ou en cas de sédentarité prolongée.
- Accompagnement familial : comment préparer la consultation médicale et organiser le suivi.
Comment reconnaître une phlébite au mollet : signes initiaux et contexte familial
Reconnaître une phlébite au niveau du mollet commence par observer des changements subtils du quotidien. La douleur ressentie n’a souvent rien à voir avec une crampe passagère : il s’agit d’une gêne sourde, persistante, parfois augmentée à la palpation et à la flexion du pied. Chez certaines personnes, la sensation évolue vers une douleur diffuse qui s’étend à toute la jambe. Un repère utile est la comparaison entre les deux membres : un mollet plus volumineux que l’autre doit attirer l’attention.
Dans un contexte familial, la charge mentale complique souvent la détection rapide : des parents fatigués ou mobilisés par des soins pédiatriques peuvent attribuer une douleur à la fatigue ou au surmenage. C’est pourquoi il est utile d’intégrer des questions simples au quotidien : la douleur survient-elle après une station assise prolongée ? S’est-elle aggravée en quelques jours ? Y a-t-il une rougeur ou une zone plus chaude au toucher ? Ces éléments aident à orienter vers une suspicion de thrombose veineuse sans tirer de conclusion hâtive.
Le fil conducteur : le cas de Marianne
Marianne, 40 ans, a ressenti une douleur diffuse au mollet après un long vol. Au départ, elle l’a interprétée comme une simple fatigue musculaire. Trois jours plus tard, la douleur s’était amplifiée et le mollet paraissait plus gonflé et plus tendre. La consultation chez l’angiologue a conduit au diagnostic de phlébite. Son parcours illustre la manière dont un symptôme apparemment bénin peut évoluer et l’importance de la vigilance lorsque plusieurs signes coexistent.
Il est important de rappeler que près de la moitié des patients atteints d’une thrombose veineuse profonde peuvent être asymptomatiques. Cela souligne la nécessité d’une grande attention surtout si des facteurs de risque sont présents au sein du foyer (grossesse, contraception hormonale, immobilisation, antécédents familiaux). Pour les parents, la question pratique est : « quand demander de l’aide ? ». Dès l’apparition d’un gonflement unilatéral, d’une rougeur persistante ou d’une douleur qui ne ressemble pas à une crampe habituelle, il convient d’en parler avec un professionnel de santé.
En termes concrets, quelques signaux d’alerte à noter à la maison : un mollet qui devient rigide, la perte de souplesse au ballottement, une peau qui chauffe et présente une coloration différente. Ces signes, surtout s’ils surviennent ensemble, justifient un appel rapide au médecin traitant ou aux services d’urgence. Clôture : observer, comparer et communiquer rapidement les éléments clés lors de la consultation facilitent la prise en charge rapide.
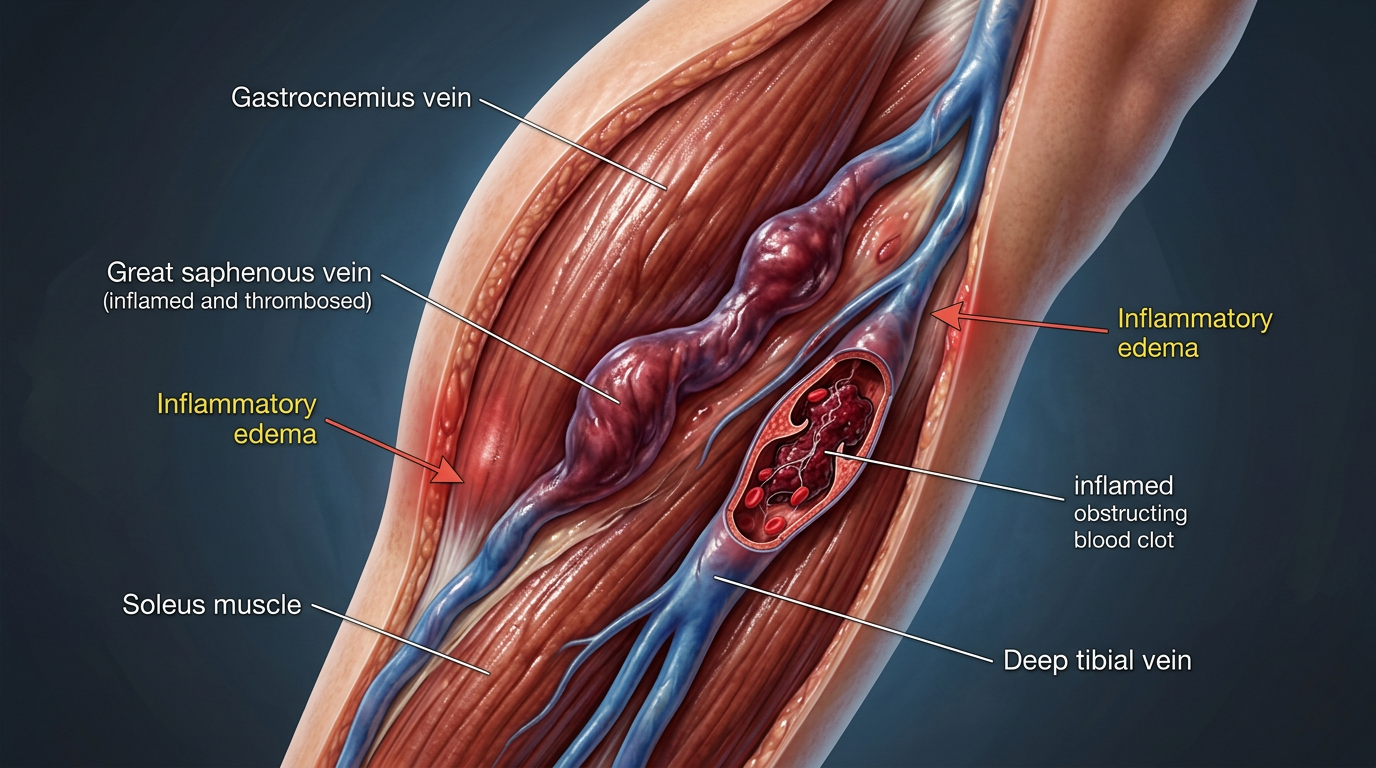
Symptômes détaillés de la phlébite au mollet : douleur, gonflement, rougeur et chaleur
Les symptômes d’une phlébite au mollet peuvent se présenter sous diverses formes. La douleur est souvent le premier signal pour de nombreux patients, mais elle n’est pas systématique : environ 60 % des personnes rapportent une douleur au mollet, présente au repos ou déclenchée par la palpation. La nature de cette douleur diffère des crampes : elle est plus diffuse, moins transitoire et peut être aggravée lors de la flexion du pied.
Le gonflement est un signe important : il apparaît généralement d’un seul côté et peut s’étendre du mollet à la cheville, au pied, voire à la cuisse selon l’étendue de l’obstruction veineuse. Cette asymétrie doit être comparée à la jambe opposée. Une coloration bleutée ou violacée et une peau tendue, moins souple, sont des indices supplémentaires. Ensemble, douleur, gonflement et changement de coloration constituent un ensemble symptomatique qui mérite attention.
La rougeur locale et une augmentation de la température cutanée au niveau de la zone concernée traduisent souvent une inflammation associée. Quand la thrombose touche une veine superficielle, il est fréquent de palper un cordon dur sous la peau, parfois visible en relief. Dans certains cas plus étendus, une fièvre modérée peut être présente, signe d’une inflammation plus importante. Il est essentiel de noter que ces manifestations locales n’expliquent pas toutes les présentations cliniques : certaines thromboses profondes restent discrètes.
Pour aider les familles à repérer ces éléments, voici un petit test pratique souvent mentionné en milieu médical : la douleur qui augmente lors de la flexion du pied peut évoquer une irritation profonde du mollet, mais ce signe seul n’est pas suffisant. Il se combine utilement avec l’observation d’un gonflement unilatéral, d’une rougeur et d’une chaleur locale pour renforcer la suspicion.
Contextualisation pour les familles
Dans la vie quotidienne, ces symptômes peuvent être confondus avec une entorse, une déchirure musculaire, une contracture ou une sciatique. La différence tient souvent à l’apparition progressive et à l’accompagnement d’un gonflement qui ne répond pas aux mesures simples (repos, massages). Les parents sont encouragés à noter l’évolution sur 24 à 48 heures et à signaler l’apparition d’une difficulté à bouger, d’une douleur qui empêche la mise en charge ou d’une extension du gonflement.
Enfin, il est crucial de rappeler que toute suspicion de thrombose veineuse ne doit pas rester sans réponse : la possibilité d’une complication grave comme une embolie pulmonaire imposera un avis médical rapide. Conserver une observation structurée et un compte rendu clair des symptômes facilite le diagnostic. Insight final : la combinaison de plusieurs signes locaux (douleur, gonflement, rougeur, chaleur) augmente la probabilité d’une phlébite et justifie une évaluation médicale urgente.
Thrombose veineuse profonde vs superficielle : différences cliniques et implications
La notion de thrombose veineuse recouvre deux entités principales : la thrombose veineuse superficielle (paraphlébite) et la thrombose veineuse profonde. Ces deux formes touchent le réseau veineux mais diffèrent par leur gravité et leurs implications. La superficielle atteint les petites veines situées sous la peau, souvent visibles, et se manifeste par une douleur localisée, une rougeur et un cordon dur. La profonde, en revanche, se développe dans les veines de gros calibre, au cœur des muscles, et représente un risque majeur car le caillot peut se détacher et migrer vers les poumons.
Sur le plan clinique, la thrombose superficielle est généralement moins menaçante mais peut entraîner des complications locales comme une dermite ocre ou, à long terme, des ulcères variqueux. Elle apparaît fréquemment sur une varice et s’accompagne d’une inflammation bien localisée. La phlébite profonde provoque un œdème plus marqué, une douleur diffuse et parfois une coloration plus prononcée de la jambe. La distinction exige souvent des examens complémentaires.
Signes qui orientent vers une forme profonde
Plusieurs indices cliniques doivent alerter sur une thrombose profonde : un gonflement important et progressif d’une jambe, une douleur qui prend toute la face postérieure du membre, une chaleur et une diminution de la mobilité. Dans la pratique, les services d’urgence s’appuient sur des tests comme le dosage des D-Dimères et l’écho-doppler veineux pour confirmer ou infirmer la présence d’un thrombus profond. Pour les familles, l’important est de comprendre que l’absence de douleur n’élimine pas le risque ; environ la moitié des thromboses profondes peuvent rester silencieuses.
En milieu familial, la connaissance des deux formes permet d’adapter la réaction : une thrombose superficielle peut souvent être suivie en consultation, avec des mesures locales et un suivi, tandis que la suspicion de thrombose profonde impose une prise en charge urgente. L’échange d’informations claires avec le médecin (durée d’apparition des symptômes, antécédents, facteurs de risque) est essentiel pour une orientation rapide.
Pour conclure cette section : comprendre la différence entre thrombose superficielle et profonde permet d’évaluer le niveau d’urgence et d’organiser la réponse la plus adaptée. Insight final : l’identification précoce et la différenciation clinique orientent vers la prise en charge et le suivi appropriés.
Facteurs de risque et situations propices à la phlébite du mollet
La phlébite du mollet résulte d’un trio de mécanismes connus : la stase sanguine, la lésion de la paroi veineuse et une tendance du sang à coaguler. Ces éléments peuvent être déclenchés par des situations courantes dans la vie familiale. L’immobilisation prolongée — un alitement après une chirurgie ou un long vol — est un facteur classique. La grossesse et certaines périodes hormonales accroissent le pouvoir coagulant du sang. Des traitements hormonaux ou certains médicaments peuvent également majorer le risque.
Dans le contexte familial, d’autres facteurs entrent fréquemment en jeu : l’obésité, le tabagisme, l’hypertension artérielle, et certains cancers qui comprimeraient des veines. Un antécédent personnel ou familial de thrombose augmente la vigilance. Les parents doivent retenir que de petites contraintes du quotidien peuvent se cumuler (voyages fréquents, post-opératoires, immobilité liée à la garde d’un enfant malade) et faire basculer le risque.
| Facteur | Mécanisme | Implication pratique |
|---|---|---|
| Immobilisation prolongée | Stase sanguine | Faire des pauses actives, mobiliser les membres |
| Contraception hormonale / grossesse | Hypercoagulabilité | Informer le médecin des antécédents familiaux |
| Obésité / tabagisme | Risque vasculaire augmenté | Adopter mesures hygiéno-diététiques |
Des précautions simples existent : lors d’un voyage en avion, le port de bas de contention et des exercices de mobilité sont recommandés, surtout pour les vols de longue durée. Après une chirurgie, la mobilisation précoce, quand elle est autorisée, et la surveillance des signes locaux sont des mesures de prévention. Pour les familles, aménager un calendrier qui inclut des pauses actives peut faire partie des solutions pratiques.
Enfin, il convient de noter que certains médicaments influencent la coagulation et nécessitent une attention particulière. Toute personne exposée à un cumul de facteurs de risque doit en parler avec son médecin pour adapter la prévention. Insight final : identifier et réduire les facteurs de risque au quotidien permet de diminuer la probabilité d’une phlébite au mollet, en rendant le quotidien plus sûr pour toute la famille.
Quand parler d’urgence médicale : signes d’alerte et conduite à tenir
La question centrale pour une famille confrontée à une suspicion de phlébite au mollet est : quand s’agit-il d’une urgence médicale ? Plusieurs situations imposent un contact immédiat avec les services d’urgence. Les signes majeurs sont l’apparition soudaine d’une douleur thoracique, d’un essoufflement ou d’une syncope, qui peuvent traduire une embolie pulmonaire. À la maison, une aggravation rapide du gonflement, une douleur violente empêchant la marche, ou une fièvre élevée associée à des signes locaux doit conduire à une consultation urgente.
Dans la pratique, il est utile de distinguer l’appel au médecin traitant d’une orientation vers les urgences. Si les signes sont modérés et stables (légère rougeur, douleur supportable), un rendez-vous médical le jour même est pertinent. Si les signes s’aggravent ou s’ajoutent des symptômes respiratoires, il faut se rendre immédiatement aux urgences. Préparer un court résumé des éléments observés (date d’apparition, évolution, antécédents) facilite la prise en charge.
Quelques conseils concrets pour la conduite à tenir : éviter de masser le mollet suspect ; limiter les déplacements inutiles ; noter la date et l’heure d’apparition des symptômes. Ces gestes simples aident à réduire les risques et à fournir des informations utiles aux soignants. Il est aussi recommandé de ne pas appliquer de solutions improvisées sans avis médical, et de privilégier une orientation vers un professionnel rapidement.
Enfin, organiser la logistique familiale (qui s’occupe des enfants, où se rendre) et avoir sous la main les dossiers médicaux et traitements en cours rend l’accès aux soins plus efficace. Insight final : reconnaître les signes d’alerte et agir sans délai peut prévenir des complications graves.
Diagnostic : examens, limites et ce qu’il faut préparer pour la consultation
Le diagnostic d’une phlébite repose sur un examen clinique suivi d’examens complémentaires lorsque la suspicion persiste. L’écho-doppler veineux est l’examen de référence pour visualiser le thrombus et évaluer l’étendue de l’obstruction. Des dosages sanguins comme les D-Dimères peuvent être réalisés : un résultat positif renforce la suspicion, tandis qu’un résultat négatif réduit la probabilité dans certains contextes cliniques.
Il est essentiel de préparer la consultation pour qu’elle soit la plus utile possible. Rassembler les informations sur l’apparition des symptômes, les traitements en cours, les antécédents familiaux et personnels, et les récents épisodes d’immobilisation aide le médecin à orienter rapidement le bilan. Une liste claire des médicaments, y compris contraceptifs ou traitements hormonaux, est vivement recommandée.
Les limites des examens doivent être expliquées aux familles : les D-Dimères peuvent être augmentés pour d’autres raisons (infection, inflammation), et un écho-doppler peut parfois être moins performant pour les thromboses très proximales ou dans le bassin. Dans ces cas, d’autres examens d’imagerie peuvent être nécessaires. Rappeler que le diagnostic est une étape clinique et technique combinée évite les attentes irréalistes.
En résumé pratique : la préparation, la communication des éléments cliniques et la compréhension des limites des tests améliorent l’efficacité du diagnostic. Insight final : un bilan bien préparé par la famille permet d’accélérer la confirmation diagnostique et la mise en place d’un suivi adapté.
Prévention pratique pour les familles : gestes quotidiens, voyages et post-opératoire
La prévention de la phlébite au mollet s’appuie sur des gestes simples et concrets que les parents peuvent mettre en place sans que cela ne devienne une source d’angoisse. Lors de voyages prolongés, il est conseillé de pratiquer des mouvements réguliers des jambes, de marcher toutes les heures si possible et d’envisager le port de bas de contention pour les vols longs, en particulier en présence de facteurs de risque.
Après une chirurgie ou en cas d’immobilisation prolongée, la mobilisation précoce, sous surveillance médicale, réduit le risque. À domicile, encourager de courtes sessions de marche, des exercices de flexion-extension de la cheville et une hydratation suffisante sont des mesures simples et efficaces. Pour apaiser les douleurs musculaires sans masquer un signe vasculaire, consulter avant d’appliquer des traitements maison est recommandé. À titre d’information pratique sur le confort local, certains remèdes naturels sont parfois utilisés pour soulager des douleurs superficielles, voir des conseils pour un cataplasme ici : temps de pose du cataplasme d’argile verte.
Différencier douleur musculaire et douleur liée à une thrombose est essentiel. Un dossier pratique sur les douleurs musculaires du mollet fournit des repères utiles pour les familles et aide à décider quand monter en vigilance : signes et gestion de la douleur musculaire au mollet. Ces ressources ne remplacent pas l’avis médical mais apportent des outils d’observation complémentaires.
Enfin, l’attention portée aux conditions de vie (arrêter de fumer, réduire l’excès de poids, adapter l’activité physique) participe à la prévention à long terme. Insight final : la prévention s’intègre au quotidien par des gestes simples, cohérents et durables, faciles à mettre en place pour tout parent soucieux de la santé familiale.
Vivre après une phlébite au mollet : récidive, suivi et adaptation familiale
Après un épisode de phlébite du mollet, la vie familiale nécessite des adaptations pragmatiques. Le risque de récidive est réel, surtout dans l’année qui suit le diagnostic. Cela impose une surveillance active des signes locaux et un suivi médical régulier. La reprise progressive des activités, l’observance des recommandations de mobilité et l’utilisation éventuelle de bas de contention font partie des composantes du suivi.
Sur le plan organisationnel, planifier les rendez-vous, noter les symptômes et préparer des fiches pour les consultations facilite la coordination entre les soignants et la famille. Informer les proches et anticiper la logistique liée aux soins rassure et permet une meilleure prise en charge. L’éducation à la reconnaissance des signes précoces chez les membres du foyer contribue à une réponse rapide en cas de récidive.
Le soutien psychologique est parfois nécessaire : l’expérience d’une thrombo-embolie peut générer de l’inquiétude. Des ressources locales ou des consultations spécialisées peuvent aider à réinscrire la maladie dans une trajectoire de vie maîtrisable. Enfin, l’ajustement des activités physiques, avec l’appui d’un professionnel, permet une reprise sécurisée.
Insight final : un suivi structuré, une vigilance partagée et des adaptations simples rendent la vie après une phlébite plus sûre et plus sereine pour toute la famille.
Quels sont les signes qui doivent pousser à consulter en urgence ?
Les signes nécessitant une prise en charge urgente incluent une douleur thoracique soudaine, un essoufflement, une syncope, une aggravation rapide du gonflement du mollet, ou une douleur violente empêchant la marche. En présence de ces signes, contacter immédiatement les services d’urgence.
Peut-on confondre une phlébite avec une crampe ou une déchirure musculaire ?
Oui. Crampes et lésions musculaires provoquent des douleurs locales mais se différencient par leur caractère transitoire et souvent l’absence d’œdème unilatéral important. Si la douleur s’accompagne de gonflement, de rougeur ou de chaleur, il est conseillé de consulter pour écarter une thrombose veineuse.
Quelles informations préparer avant une consultation médicale ?
Noter la date d’apparition des symptômes, leur évolution, les antécédents personnels et familiaux, les traitements en cours (y compris contraceptifs ou hormonothérapie) et tout épisode récent d’immobilisation. Ces éléments aident le professionnel à orienter le bilan rapidement.
Comment réduire le risque de récidive après une phlébite ?
La prévention repose sur la mobilisation régulière, l’arrêt du tabac, l’adaptation du poids, l’utilisation de bas de contention selon les recommandations médicales et la surveillance des facteurs de risque. Toujours suivre les conseils et le suivi proposé par le médecin.
